El uso del láser de neodimio en el tratamiento de las distrofias vulvales
Y. E. Dobrokhotova1, A. Y. Azimova1, E. I. Borovkova1, I. Y. Ilyina1, D. M. Ibragimova1, I. I. Grishin1, E. S. Platova2, V. I. Komagorov1
1Universidad Nacional Rusa de Investigación Médica Pirogov, Moscú (Federación de Rusia)
2Hospital Clínico Municipal N.I. Pirogov No. 1, Moscú (Federación de Rusia)
Resumen
Objetivo: evaluar la eficacia del láser de neodimio Aerolase Neo con una longitud de onda de 1064 nm y una duración de pulso de 650 ms en el tratamiento de pacientes con distrofias vulvares crónicas.
Pacientes y métodos: el estudio incluyó a 60 pacientes con liquen escleroso y leucoplasia vulvar. Las pacientes con un diagnóstico verificado de liquen escleroso vulvar en estadio temprano fueron asignadas al azar a 2 grupos. El grupo 1 consistió en 45 pacientes que fueron tratadas con el láser Aerolase Neo y el grupo 2 consistió en 15 pacientes que aplicaron pomada tópica de propionato de clobetasol al 0,05% sobre la zona vulvar durante 2 meses: dos veces al día antes de que los síntomas se aliviaran y luego, una vez al día, según la intensidad de las manifestaciones clínicas, durante 6 meses. Se realizó un examen médico exhaustivo de los pacientes antes y después del tratamiento.
Resultados: el examen histológico reveló que los pacientes del grupo 1 tenían una tinción roja más brillante de las fibras de colágeno del estroma, lo que demuestra una pronunciada colagenización del estroma después del tratamiento. En los pacientes del grupo 2, los resultados del examen no mostraron ningún cambio significativo. El número de quejas relacionadas con las distrofias vulvares disminuyó significativamente entre las pacientes del grupo 1 que recibieron terapia láser, y también manifestaron una mayor satisfacción con la calidad de vida sexual. Las pacientes que usaron glucocorticoides tópicos observaron que curaban el prurito en la zona vulvar, lo que requería continuar con el tratamiento de mantenimiento durante un máximo de 6 meses, y sugirieron que los glucocorticoides proporcionaban un efecto a corto plazo.
Conclusión: los resultados obtenidos demuestran la eficacia de la terapia con láser de neodimio para pacientes con distrofias vulvares, lo que proporciona una justificación para el uso de este método de tratamiento.
PALABRAS CLAVE: líquenes, leucoplasia, distrofias vulvares crónicas, láser de neodimio, terapia con láser, vida sexual.
PARA CITAR: Dobrokhotova Yue E., Azimova A. Yu., Borovkova E. I. y col. El uso del láser de neodimio en el tratamiento de las distrofias vulvales. Revista rusa de salud de la mujer y el niño. 2023; 6 (*) :1—8 (en ruso). DOI: 10.32364/2618-8430-2023-6-*-1-8.
Introducción
Las enfermedades distróficas crónicas de la vulva (CDV) se diagnostican en todos los grupos de edad, desde la infancia hasta la posmenopausia. Por el momento, son las enfermedades menos estudiadas del sistema reproductor femenino. La vulva está formada por los labios menores, los labios mayores, el pubis y el vestíbulo de la vagina. En la parte frontal del vestíbulo vulvar se encuentran la superficie externa del himen y el frenillo del clítoris. En la parte posterior se encuentra la comisura posterior y en los lados está la línea de Hart, que es la línea de transición del epitelio escamoso no queratinizante al epitelio queratinizante de la vulva [1]. Las enfermedades distróficas (no inflamatorias) crónicas de la vulva y el perineo son cambios patológicos caracterizados por el daño a los órganos genitales externos y a la membrana mucosa de los órganos genitales internos femeninos1. En la práctica clínica, la ECV se conoce con los siguientes nombres: kraurosis, liquen escleroso, dermatitis esclerótica, liquen escleroso, vulvitis atrófica, senileatrofia, leucoplasia vulvar [2].
En 1993, la Sociedad Internacional para el Estudio de las Enfermedades Vulvovaginales y la Sociedad Internacional de Patólogos Ginecológicos adoptaron la siguiente clasificación de enfermedades de la vulva, que actualmente se usa ampliamente en todo el mundo y se basa igualmente en los signos clínicos e histológicos [2].
I. Lesiones benignas de la vulva:
- Liquen escleroso
- Hiperplasia escamosa
- Otras dermatosis
II. Neoplasia intraepitelial vulvar:
- templado
- moderar
- grave
Las enfermedades distróficas se desarrollan secuencialmente y se caracterizan por la aparición de manchas blancas que pican. Luego, rascarse provoca un traumatismo crónico en la vulva acompañado de una respuesta inflamatoria y cicatrización en los tejidos. La leucoplasia de la vulva y el liquen esclerótico se pueden reconocer por un picor constante en el lugar íntimo, que aumenta con la micción y el movimiento. Las enfermedades distróficas reducen drásticamente la calidad de vida de la mujer, lo que lleva al agotamiento del sistema nervioso y a la pérdida de la capacidad de trabajo.
Los síntomas del liquen escleroso abarcan:
- picazón en la vulva, especialmente por la noche
- ardor en la vulva
- dolor durante las relaciones sexuales (dispareunia)
- dolor en la vulva (vulvodinia)
- sequedad y rigidez de los órganos genitales externos
- progresión de las arrugas y la esclerosidad de la vulva
- dolor al defecar y orinar
Actualmente, no existe una clasificación según la gravedad del liquen escleroso. Sin embargo, en 2018, se adoptó una clasificación en la que la enfermedad se dividía en etapas tempranas y tardías [3]. Según esta clasificación, en las primeras etapas, los pacientes se quejan de una leve molestia en la vulva, generalmente representada por un leve picor o ardor. En etapas más avanzadas, además de los síntomas descritos anteriormente, aparecen grietas y erosiones en el área de la vulva, se observa la progresión de los procesos atróficos y la formación de sinequias (uniones) de los labios menores y mayores. Los síntomas subjetivos asociados a los trastornos neurosensoriales, como la picazón, el ardor y el dolor al tacto, son más pronunciados y se presentan tanto en reposo como al moverse.
A su vez, la leucoplasia vulvar o hiperplasia de células escamosas es prácticamente asintomática, y solo cuando los síntomas son pronunciados, los pacientes se quejan de ardor o picazón.
En los últimos años, ha habido un aumento en el número de pacientes con enfermedades distróficas de la vulva y, posteriormente, una mayor incidencia de cáncer de vulva, lo que nos permite considerar este problema relevante desde el punto de vista no solo del diagnóstico oportuno sino también de la prevención del cáncer de vulva [2].
La leucoplasia se encuentra a menudo en comorbilidad con el liquen escleroso vulvar, pero también puede ser una enfermedad independiente. Al mismo tiempo, las células malignas de la vulva están expuestas principalmente a focos de leucoplasia y no a focos de líquenes esclerosantes. Por lo tanto, como se indica en el trabajo de L.E. Sharapova [2], la displasia y el cáncer preinvasivo se revelan histológicamente con más frecuencia en las placas leucoplásicas que se elevan por encima de la superficie de la piel que en las manchas blancas planas.
Las hormonas esteroides afectan los tejidos de la vulva al interactuar con receptores específicos. Por lo tanto, la disminución del estrógeno juega un papel importante en la aparición de procesos distróficos en la vulva.
La patogénesis de los procesos distróficos en la vulva afecta a todas las partes del sistema neuroendocrino. L.A. Ashrafyan y otros [4] observaron una alta incidencia de enfermedades en pacientes con ECV debido a la alteración de las grasas, los carbohidratos y otros tipos de componentes metabólicos. Al mismo tiempo, muchos autores han identificado la relación entre estas enfermedades de la vulva y varias patologías autoinmunes, como la tiroiditis autoinmune, el lupus eritematoso sistémico, etcétera [5].
La patogénesis de la hiperplasia de células escamosas de la vulva se caracteriza por una respuesta proliferativa inadecuada del epitelio. En la patogénesis del liquen esclerosante vulvar (LVS) intervienen tres componentes: la aparición de mecanismos autoinmunitarios, la alteración de la homeostasis de los fibroblastos y el colágeno y la inflamación, que a su vez induce estrés oxidativo.
Los síntomas más comunes de estas enfermedades son picazón y ardor en la vulva. Junto con la dispareunia, tienen un impacto significativo en la calidad de vida y la salud sexual de las mujeres.
Hasta la fecha, el tratamiento de las enfermedades distróficas crónicas de la vulva es un uso prolongado de potentes esteroides glucocorticales locales.
También se usan ungüentos para uso externo: corticosteroide débil: triamcinolona al 0,1%, esteroide cortico moderado: betametasona al 0,1%, corticosteroide fuerte: clobetasol al 0,05% [1].
El tratamiento más utilizado y recomendado como «estándar de oro» para el liquen escleroso vulvar (LSV) es la aplicación tópica de pomadas con corticosteroides ultrapotentes, especialmente una pomada de propionato de clobetasol al 0,05% [6, 7]. Las propiedades antiinflamatorias del clobetasol ayudan a reducir la inflamación y obstruyen la progresión de la enfermedad.
Sin embargo, debe tenerse en cuenta que muchos pacientes se niegan a tomar medicamentos hormonales o existen contraindicaciones para su uso. Debido al bajo cumplimiento y a la posibilidad de experimentar efectos adversos, las terapias alternativas también son bienvenidas. Según la literatura, es posible utilizar láseres para el tratamiento de enfermedades distróficas crónicas de la vulva [8].
El propósito del estudio consiste en estudiar la eficacia del láser de neodimio Aerolase Neo con una longitud de onda de 1064 nm y una duración de pulso de 650 ms en el tratamiento de pacientes con ECV.
Materiales y métodos
El Departamento de Obstetricia y Ginecología de la Facultad de Medicina de Pirogov, la Universidad Nacional de Investigación Médica de Rusia del Ministerio de Salud de la Federación de Rusia y el Departamento de Ginecología del Hospital Clínico No. 1 de la ciudad de N.I. Pirogov realizaron un estudio aleatorizado en grupos paralelos, en el que participaron 60 pacientes con un diagnóstico morfológicamente confirmado de hiperplasia de células escamosas vulvares y liquen escleroso en una etapa temprana. El estudio fue aprobado por el comité de ética local de la Universidad Nacional de Investigación Médica de Rusia de Pirogov. Todos los pacientes firmaron un consentimiento informado voluntario para participar en el estudio clínico.
Los criterios para la inclusión de los pacientes en el estudio fueron la confirmación histológica del diagnóstico, la ausencia de comorbilidades graves y el consentimiento por escrito para el tratamiento. El diagnóstico clínico se estableció sobre la base de las quejas de las pacientes, la anamnesis y los resultados de un examen histológico morfológico de los tejidos vulvares alterados patológicamente. Todo el material histológico recolectado estaba disponible para la investigación.
Las pacientes con un diagnóstico confirmado de liquen escleroso vulvar (LSV) en estadio temprano se distribuyeron al azar en dos grupos. El grupo 1 incluyó a 45 pacientes que se expusieron al láser de neodimio Aerolase Neo. El grupo 2 incluyó a 15 pacientes a las que se les aplicaron glucocorticoides (GC) localmente en la zona de la vulva.
En cuanto al protocolo para el láser de neodimio, el procedimiento no requirió anestesia. Sin embargo, en algunos casos, debido a la alta sensibilidad de la zona del clítoris, se utilizó anestesia local con una pomada que contenía lidocaína y prolacaína entre 15 y 20 minutos antes de la sesión. Se utilizó una lente focal F: un diámetro de punto de 2 mm (lente roja con soportes) en modo energético de 4,5 a 5,0 (1,5 a 2,0 Hz). El área de irradiación incluía necesariamente una porción de tejido normal, a 3-5 mm de los bordes de la zona afectada. La zona de la uretra, la vulva y el área perianal se vio afectada por la irradiación. Se realizaron varias pasadas completas, de 3 a 5, según la gravedad de la enfermedad y la sensación de dolor. Para obtener un resultado visible, por regla general, se requerían varias sesiones. La eficacia del tratamiento también dependió de la gravedad, la profundidad y el tamaño de la lesión. El protocolo de tratamiento incluía de ocho a 10 procedimientos completados en un plazo de 2 a 3 semanas.
En el grupo 2, los pacientes usaron una pomada de propionato de clobetasol al 0,05% durante dos meses, dos veces al día hasta que los síntomas desaparecieran, luego una vez al día por la noche y luego cada dos días por la noche durante 6 meses, según la intensidad de las manifestaciones clínicas.
Antes del tratamiento, las pacientes se sometieron a una biopsia de la vulva con un bisturí redondo «Dermopanch» con un diámetro de 4 mm. Una vez finalizado el tratamiento, se realizó nuevamente una biopsia de la vulva para un análisis comparativo de los materiales histológicos. Los materiales obtenidos mediante la segunda biopsia de vulva después del tratamiento se recolectaron en el mismo sitio que antes del tratamiento. El material histológico de la biopsia vulvar se fijó con formalina neutra (pH tamponado de 7,0) al 10-12%. En las secciones histológicas, también se evaluaron las características anatomopatológicas en ambos grupos de estudio. Para la coloración del material se utilizó el tinte de Van Gieson.
La objetivación de las quejas y el control de la eficacia del tratamiento se llevaron a cabo evaluando el cuestionario validado PISQ-12 (Cuestionario sexual sobre prolapso de órganos pélvicos/incontinencia urinaria), recomendado para su uso en la práctica clínica por la Asociación Internacional de Uroginecología y que permitió una evaluación cualitativa de tres áreas: conductual-emocional, fisiológica y sexual. Se calculó la suma de puntos y, en base a la suma, se evaluaron las respuestas de los pacientes de los grupos estudiados a las preguntas del cuestionario PISQ-12. Los resultados de la encuesta se interpretaron de la siguiente manera: de 0 a 10 puntos: empeoramiento, de 11 a 20 puntos: sin cambios, de 21 a 30 puntos: mejora en la función sexual. Estudiamos la dinámica de la gravedad de los síntomas del LSV y la evaluamos mediante una escala visual analógica (VAS) de 10 puntos, en la que 0 puntos corresponde a la ausencia de síntomas y 10 puntos a la gravedad más alta de los síntomas. El estudio también evaluó los efectos secundarios del tratamiento.
Se utilizaron métodos estadísticos estándar para procesar los resultados del estudio.
Resultados del estudio
Un análisis comparativo de los datos clínicos y anamnésicos entre los grupos no reveló diferencias estadísticas. La edad promedio de los pacientes en ambos grupos fue de 53, ± 2,5 años. Al recopilar la anamnesis, resultó que la edad promedio de la menopausia era de 50,4, ± 2 años. Al analizar las comorbilidades en pacientes con enfermedades distróficas crónicas de la vulva, se reveló el predominio de las enfermedades tiroideas autoinmunes crónicas en 14 (23,3%) pacientes, lo que confirma los datos de la literatura de que las enfermedades endocrinas y autoinmunes son las más comunes entre los pacientes con LSV [5].
El examen histológico reveló que 52 (86,7%) de los 60 pacientes tenían únicamente el LSV y 8 (13,3%) de los 60 pacientes tenían el LSV en combinación con hiperplasia de células escamosas de la vulva.
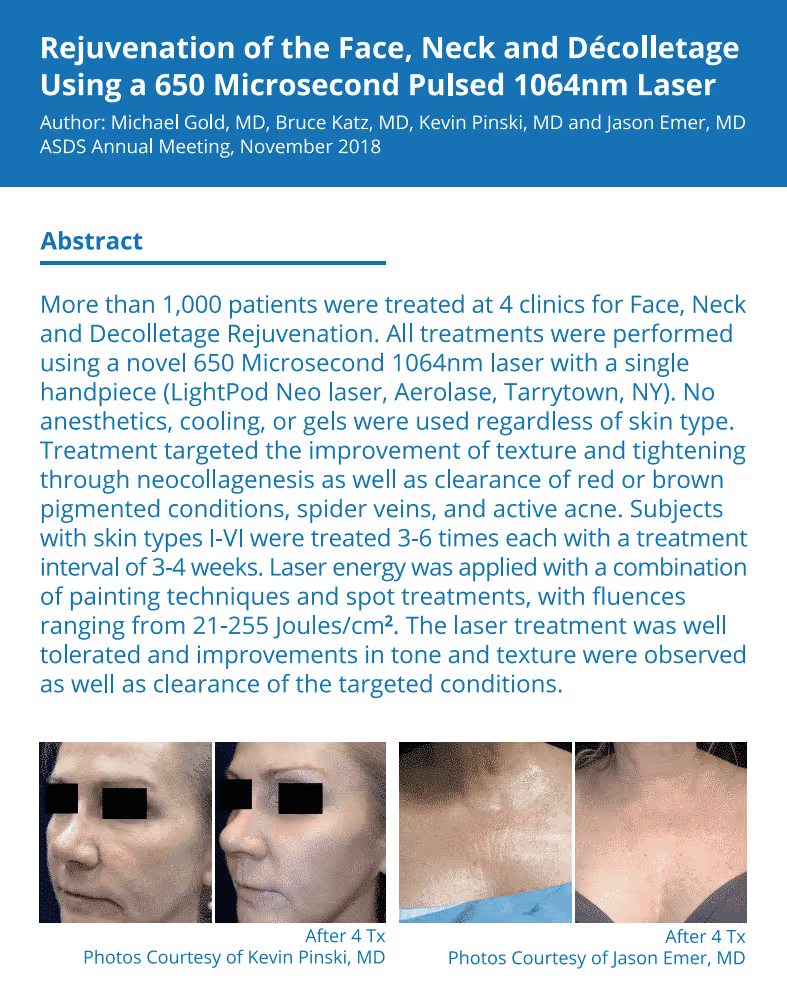
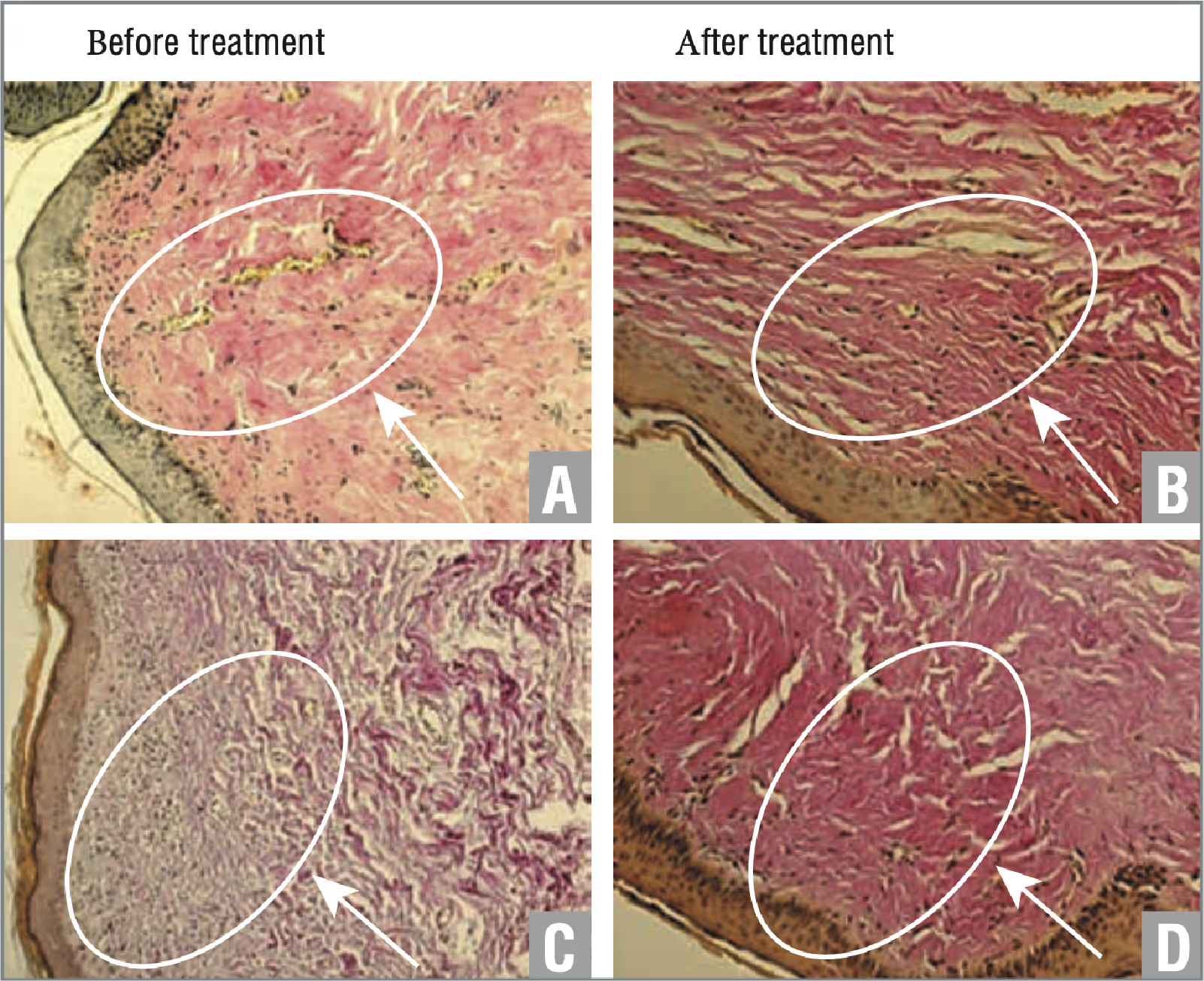
Durante la exposición al láser de neodimio, no se observaron efectos secundarios. Durante la manipulación y durante el día, los pacientes sintieron una ligera sensación de calor y una sensación de ardor moderada. Visualmente, se observó hiperemia en la piel de los órganos genitales externos, que se estabilizó una o dos horas después del procedimiento. Los resultados del examen histológico antes y después del tratamiento en pacientes de los grupos 1 y 2 se muestran en las figuras 1 y 2, respectivamente. Según los resultados del estudio, en los pacientes del grupo 1, se visualizó una tinción roja brillante más pronunciada de las fibras de colágeno del estroma, lo que indica una pronunciada colagenización del estroma después del tratamiento (ver figura 1). Según los resultados del estudio, los pacientes del grupo 2 no revelaron cambios significativos (ver figura 2).
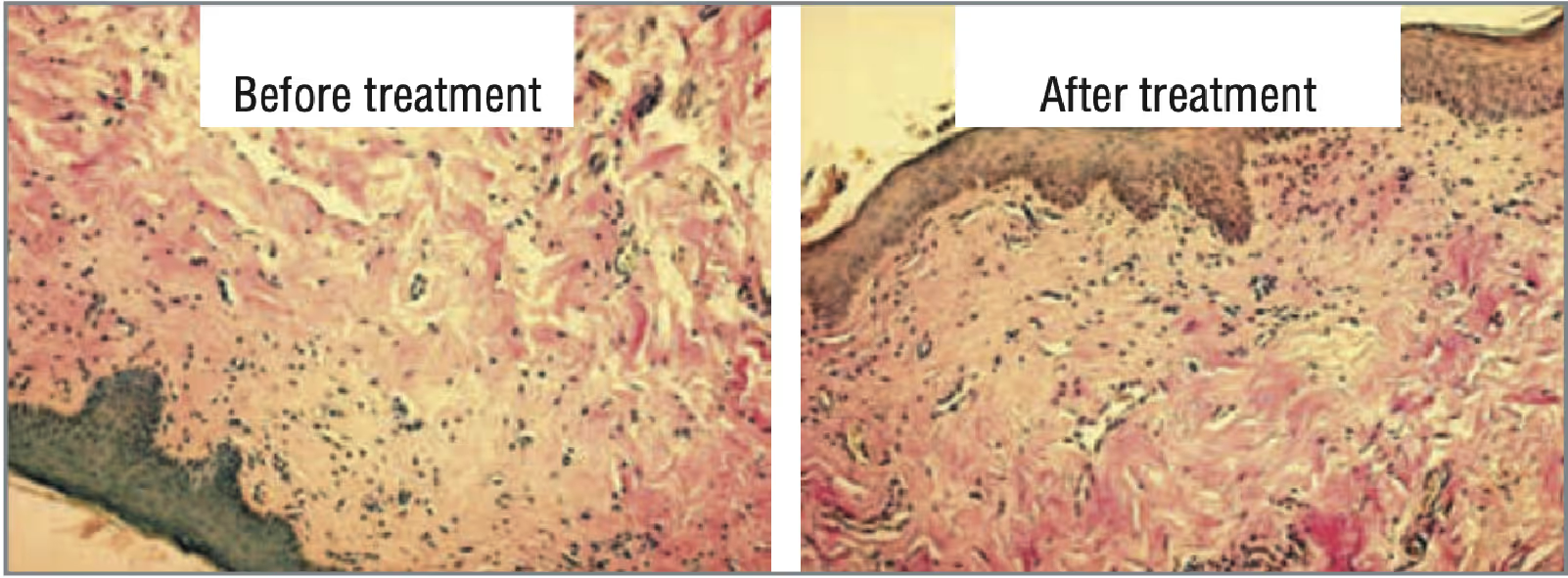
En cuanto a los resultados de la evaluación de la gravedad de los síntomas según el VAS, los síntomas de los pacientes de los grupos 1 y 2 eran moderadamente graves antes del tratamiento (figura 3), lo que correspondía a 5-7 puntos.
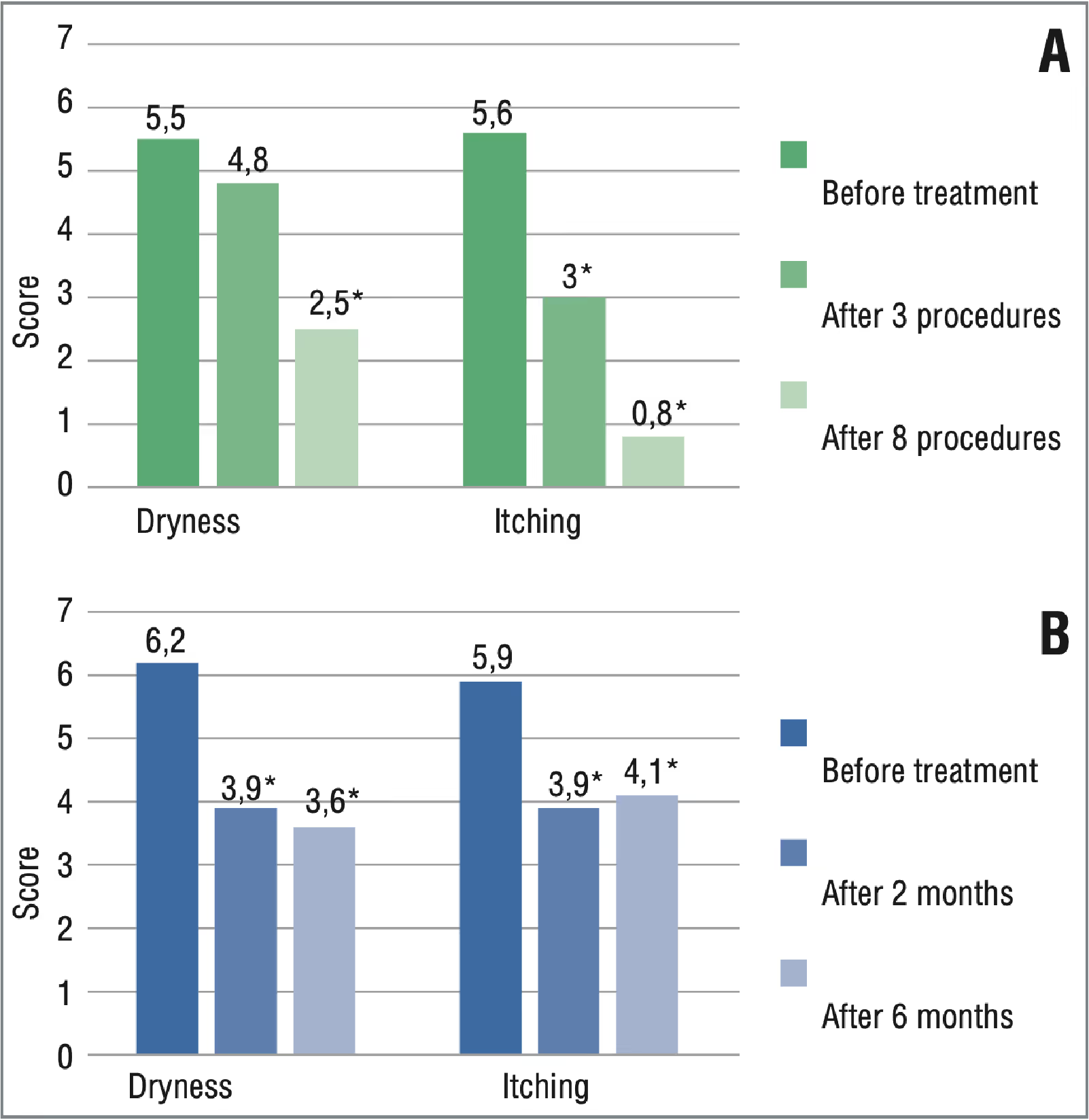
Después de los ciclos de tratamiento, hubo una regresión de las quejas en los pacientes de ambos grupos. Según los resultados de un seguimiento de dos meses, los pacientes del grupo 2 tenían valores de VAS más bajos en comparación con los valores basales, lo que indicaba la eficacia de los corticosteroides. Sin embargo, durante los seguimientos posteriores, se reanudaron las manifestaciones de los síntomas, lo que indicaba un efecto a corto plazo del corticoesteroide, por lo que fue necesario continuar el tratamiento hasta 6 meses (figura 4).

En los pacientes del Grupo 1, durante el tratamiento, se restableció la actividad sexual y aumentó la libido. Todos los pacientes del grupo 1, que eran sexualmente activos, notaron una mejora en la sensibilidad en la zona íntima, ausencia de sequedad y ausencia de sensación de ardor durante las relaciones sexuales. En general, 7 (15%) de los 45 pacientes eran sexualmente activos antes del tratamiento. Una vez finalizado el ciclo de tratamiento con láser, el contacto sexual se volvió regular o se reanudó en 18 (40%) pacientes (p<0,05). En el grupo 2, los pacientes notaron una mejoría de los síntomas durante los dos meses de tratamiento. Sin embargo, 9 (60%) pacientes necesitaron un tratamiento de mantenimiento con corticosteroides debido a la reanudación de los síntomas que afectaban a su calidad de vida sexual. En un análisis comparativo de los resultados obtenidos, se observa una mejora en el rendimiento del grupo que se sometió al tratamiento con láser.
En la figura 4, se presentan los resultados de la evaluación basada en el cuestionario PISQ-12. Según los cuestionarios validados (el PISQ-12, que evalúa la diferencia entre los síntomas obtenidos mediante el sistema de diagnóstico endovenoso), el 90% de los pacientes mostraron una regresión casi total de las molestias asociadas al picor en la región vulvar tras un ciclo de tratamiento con láser de neodimio. La sequedad se redujo significativamente en el 70% de las pacientes, lo que redujo significativamente las molestias en la vulva.
El efecto visual observado en las pacientes del grupo 1 (figura 5) refleja los cambios que se producen en la zona de la vulva durante el tratamiento con el láser de neodimio. El pulso ultracorto de microsegundos de Aerolase Neo estimula un calentamiento suficiente de los tejidos sin dañar la epidermis, lo que promueve la producción natural de colágeno y mejora la microcirculación tisular, gracias a lo cual se eliminan las manchas de la edad, se hidrata la piel y se logra un aspecto más estético. En los pacientes del grupo 2, no se observaron cambios visuales después del tratamiento.
Imágenes clínicas explícitas a continuación.

Conclusión
El síntoma más pronunciado y común del LSV es el picor de la vulva. Según los cuestionarios validados, la mayoría de los pacientes mostraron una regresión casi total de las molestias asociadas al picor en la zona vulvar después de un ciclo de tratamiento con láser de neodimio. Se observó una disminución significativa de la sequedad en la mayoría de las pacientes, lo que redujo las molestias en la vulva. A diferencia de las pacientes que recibieron tratamiento con láser de neodimio, las pacientes que usaron corticosteroides locales notaron una reanudación de los síntomas de picazón en la zona vulvar, lo que les obligó a continuar el tratamiento durante un máximo de seis meses, lo que demuestra un efecto a corto plazo de los corticosteroides.
Sobre la base del estudio de las preparaciones histológicas antes y después del tratamiento, se puede concluir que el tratamiento con láser de neodimio promueve una colagenización pronunciada del estroma en los tejidos de la vulva en comparación con el tratamiento farmacológico, lo que indica la eficacia de este método de tratamiento para la ECV.
Los pacientes sexualmente activos que fueron tratados con el láser de neodimio comenzaron a notar una mejoría en su vida sexual debido al aumento de la sensibilidad durante las relaciones sexuales, el aumento de la libido y la hidratación de la piel y las membranas mucosas, lo que también aumenta la autoestima y la calidad de vida. El uso de un láser de neodimio es un nuevo método seguro para tratar las enfermedades degenerativas de la vulva con buena tolerabilidad y eficacia.
La tecnología de exposición al láser de microsegundos, a diferencia de otros láseres, no requiere rehabilitación. El tratamiento con el láser de neodimio Aerolase Neo, debido a la combinación de longitud de onda, alta energía de pulso y duración del pulso (650 ms), es prácticamente indoloro, no requiere contacto con la piel, no daña la piel (no es invasivo) y no causa efectos secundarios. Por lo tanto, es aconsejable recomendar este tratamiento a las pacientes con ECV, es decir, para tratar la leucoplasia vulvar y el LSV en estadio temprano con manifestaciones moderadas de picazón. Se recomiendan realizar de 8 a 10 procedimientos en un plazo de 2 a 3 semanas.
Referencias
1. Dobrokhotova Yu. E., Borovkova E.I. Lesiones rojas de la vulva: enfoque diferenciado para el diagnóstico y el tratamiento. Revista rusa de salud de la mujer y el niño. 2019; 2 (1) :44-48 (en ruso). DOI: 10.32364/2618-8430-2019-2-1-44-48. 2. Sharapova L.E. A la etiología y patogénesis de las enfermedades distróficas vulvares crónicas. Boletín ruso de obstetras y ginecólogos. 2010; 10 (1) :29-34 (en ruso). 3. Latini A., Cota C., Orsini D. y col. Liquen escleroso genital masculino y femenino. Criterios de clasificación clínica y funcional. Postepy Dermatol Alergol. 2018; 35 (5) :447-453. DOI: 10.5114/ada.2018.77236. 4. Ashrafyan L.A., Kharchenko N.N., Babayeva N.A. y col. El liquen escleroso (kraurosis) como precáncer de la vulva. «Vestnik RTSRR». (Recurso electrónico.) 5. Semenchak Yu., Snarskaya E. Liquen escleroso y atrófico. Vrach. 2018:29 (8) :26-34 (en Rusia) DOI: 10.29296/25877305-2018-08-07. 6. Zarochentseva N.V. Dzhidzhikhiia L.K. Lichen sclerosus et atrophicus: visión moderna del problema. Boletín ruso de obstetras-ginecólogos. 2018; 18 (6); 41-50 (en ruso) DOI: 10.17116/rosakush20181806141. 7. Virgili A., Minghetti S., Borghi A., Corazza M. Terapia de mantenimiento proactiva con un corticosteroide tópico para el liquen escleroso vulvar: resultados preliminares de un estudio aleatorizado. Br J Dermatol. 2013; 168 (6) :1316—1324. DOI: 10.1111/bjd.1273. 8. Apolikhina I.A., Sokolova A.V., Balashov I.S. y col. Tratamiento del liquen escleroso vulvar con láser fraccionado de CO2: estudio clínico de cohorte. Akusherstov i ginekologiya: novosti, mneniya, obuchenie. 2020; 8 (2) :48— 58 (en Rusia). DOI: 10.24411/2303-9698-2020-12004.