استخدام ليزر النيوديميوم في علاج ضمور الفرج
سعادة دوبروخوتوفا1، A.Y. أزيموفا1، إي. بوروفكوفا1، آي. إيلينا1، دي إم إبراجيموفا1، آي. غريشين1، إي إس بلاتوفا2، في. آي كوماغوروف1
1جامعة بيروغوف الروسية الوطنية للبحوث الطبية، موسكو، الاتحاد الروسي
2مستشفى إن آي بيروغوف سيتي السريري رقم 1، موسكو، الاتحاد الروسي
الملخص
الهدف: لتقييم فعالية ليزر Aerolase Neo النيوديميوم بطول موجة 1064 نانومتر ومدة نبضة 650 مللي ثانية في علاج المرضى الذين يعانون من ضمور الفرج المزمن.
المرضى والأساليب: شملت الدراسة 60 مريضًا يعانون من الحزاز المتصلب والطلاوة الفرجية. تم تصنيف المرضى الذين تم التحقق منهم من مرض الحزاز الفرجي المتصلب في مراحله المبكرة بشكل عشوائي إلى مجموعتين. تألفت المجموعة الأولى من 45 مريضًا تم علاجهم باستخدام ليزر Aerolase Neo وتألفت المجموعة 2 من 15 مريضًا قاموا بتطبيق مرهم كلوبيتاسول بروبيونات الموضعي بنسبة 0.05٪ على منطقة الفرج لمدة شهرين: مرتين يوميًا قبل تخفيف الأعراض ثم - مرة واحدة يوميًا، اعتمادًا على شدة المظاهر السريرية، لمدة 6 أشهر. تم إجراء فحص طبي شامل للمرضى قبل العلاج وبعده.
النتائج: كشف الفحص النسيجي أن مرضى المجموعة 1 لديهم بقعة حمراء أكثر إشراقًا لألياف الكولاجين اللحمية مما يدل على وجود كولاجين واضح للسدى بعد العلاج. في مرضى المجموعة 2، لم تظهر نتائج الفحص أي تغييرات مهمة. انخفض عدد الشكاوى المرتبطة بضمور الفرج بشكل كبير بين مرضى المجموعة 1 الذين تلقوا العلاج بالليزر، كما أبلغوا عن رضا أعلى عن نوعية الحياة الجنسية. لاحظ المرضى الذين استخدموا الجلوكوكورتيكويدات الموضعية أنه تم علاج الحكة في منطقة الفرج مما يتطلب استمرار العلاج الوقائي لمدة تصل إلى 6 أشهر واقترحوا أن الجلوكوكورتيكويدات توفر تأثيرًا قصير المدى.
الاستنتاج: تثبت النتائج التي تم الحصول عليها فعالية العلاج بالليزر النيوديميوم للمرضى الذين يعانون من ضمور الفرج وبالتالي توفير الأساس المنطقي لاستخدام طريقة العلاج هذه.
الكلمات الرئيسية: الحزاز، الطلاوة البيضاء، ضمور الفرج المزمن، ليزر النيوديميوم، العلاج بالليزر، الحياة الجنسية.
للاستشهاد: دوبروخوتوفا يو إي، أزيموفا إيه يو، بوروفكوفا إي. وآخرون. استخدام ليزر النيوديميوم في علاج ضمور الفرج. المجلة الروسية لصحة المرأة والطفل. 2023؛ 6 (*): 1-8 (في روس.). رقم التعريف الشخصي: 10.32364/2618-8430-2023-6-*-1-8.
مقدمة
يتم تشخيص أمراض الضمور المزمنة للفرج (CDV) في جميع الفئات العمرية، من الطفولة إلى سن ما بعد سن اليأس. في الوقت الحالي، تعتبر هذه الأمراض الأقل دراسة في الجهاز التناسلي للأنثى. يتكون الفرج من الشفرين الصغيرين والشفرين الكبار والعانة ودهليز المهبل. يوجد في الجزء الأمامي من دهليز الفرج السطح الخارجي لغشاء البكارة ولجام البظر. في الجزء الخلفي يوجد الصوار الخلفي وعلى الجانبين يوجد خط هارت، وهو خط انتقال الظهارة الحرشفية غير الكيراتينية إلى الظهارة الكيراتينية للفرج. [1] الأمراض التنكسية المزمنة (غير الالتهابية) للفرج والعجان هي تغيرات مرضية تتميز بتلف الأعضاء التناسلية الخارجية والغشاء المخاطي للأعضاء التناسلية الداخلية للأنثوية1. في الممارسة السريرية، يُطلق على الأمراض القلبية الوعائية الأسماء التالية: التقرح، الحزاز المتصلب، التهاب الجلد المتصلب، الحزاز المتصلب، التهاب الفرج الضموري، ضمور الشيخوخة، الطلاوة الفرجية [2].
في عام 1993، اعتمدت الجمعية الدولية لدراسة أمراض الفرج المهبلية والجمعية الدولية لأخصائيي أمراض النساء التصنيف التالي لأمراض الفرج، والذي يستخدم حاليًا على نطاق واسع في جميع أنحاء العالم ويستند بالتساوي على العلامات السريرية والنسيجية [2].
أولاً: آفات الفرج الحميدة:
- الحزاز المتصلب
- فرط تنسج الحرشفية
- الأمراض الجلدية الأخرى
ثانيا. الأورام الفرجية داخل الظهارة:
- معتدل
- معتدل
- شديدة
تتطور أمراض الضمور بالتتابع وتتميز بظهور بقع بيضاء مثيرة للحكة. يؤدي الحك بعد ذلك إلى صدمة مزمنة للفرج مصحوبة باستجابة التهابية وتندب الأنسجة. يمكن التعرف على زيادة عدد كريات الدم البيضاء في الفرج والحزاز المتصلب من خلال الحكة المستمرة في المكان الحميم، والتي تزداد مع التبول والحركة. تقلل الأمراض التنكسية بشكل كبير من جودة حياة المرأة، مما يؤدي إلى استنفاد الجهاز العصبي حتى فقدان القدرة على العمل.
تشمل أعراض الحزاز المتصلب ما يلي:
- حكة في الفرج، خاصة في الليل
- حرق في الفرج
- ألم أثناء الجماع (عسر الجماع)
- ألم في الفرج (فولفودينيا)
- جفاف وضيق الأعضاء التناسلية الخارجية
- تطور التجاعيد والتصلب في الفرج
- ألم أثناء حركات الأمعاء والتبول
حاليًا، لا يوجد تصنيف وفقًا لشدة الحزاز المتصلب. ومع ذلك، في عام 2018، تم اعتماد تصنيف تم فيه تقسيم المرض إلى مراحل مبكرة ومتأخرة [3]. وفقًا لهذا التصنيف، يشكو المرضى في المراحل المبكرة من الانزعاج الخفيف في الفرج، والذي غالبًا ما يتمثل في حكة خفيفة أو حرقان. في المراحل الأكثر تقدمًا، بالإضافة إلى الأعراض الموضحة أعلاه، تظهر الشقوق والتآكل في منطقة الفرج، ويلاحظ تطور العمليات الضمورية وتشكيل سينيكيا (اتحادات) الشفرين الصغيرين والشفرين الكبار. تكون الأعراض الذاتية المرتبطة بالاضطرابات الحسية العصبية، مثل الحكة والحرق والألم عند اللمس، أكثر وضوحًا وتظهر أثناء الراحة وعند الحركة.
في المقابل، تكون الطلاوة الفرجية، أو فرط تنسج الخلايا الحرشفية، بدون أعراض عمليًا، وفقط عندما تظهر الأعراض، يشكو المرضى من الحرق أو الحكة.
في السنوات الأخيرة، كانت هناك زيادة في عدد المرضى الذين يعانون من أمراض ضمور الفرج، وبالتالي زيادة حالات الإصابة بسرطان الفرج، مما يسمح لنا بالنظر في هذه المشكلة ذات الصلة من وجهة نظر ليس فقط التشخيص في الوقت المناسب ولكن أيضًا الوقاية من سرطان الفرج [2].
غالبًا ما توجد الطلاوة في الأمراض المصاحبة للحزاز الفرجي المتصلب ولكن يمكن أن تكون أيضًا مرضًا مستقلاً. في الوقت نفسه، تتعرض الخلايا الخبيثة في الفرج بشكل أساسي إلى بؤر الطلاوة وليس إلى بؤر الحزاز المصلب. وهكذا، كما هو موضح في عمل L.E. Sharapova [2]، يتم الكشف عن خلل التنسج والسرطان قبل التدخل النسيجي في كثير من الأحيان في اللويحات البيضاء المرتفعة فوق سطح الجلد مقارنة بالبقع البيضاء المسطحة.
تؤثر هرمونات الستيرويد على أنسجة الفرج من خلال التفاعل مع مستقبلات محددة. لذلك، يلعب انخفاض هرمون الاستروجين دورًا مهمًا في حدوث عمليات ضمور في الفرج.
يؤثر التسبب في عمليات الضمور في الفرج على جميع أجزاء نظام الغدد الصماء العصبية. لاحظ L.A. Ashrafyanet al. [4] ارتفاع معدل الإصابة بالأمراض لدى مرضى الأمراض القلبية الوعائية بسبب ضعف الدهون والكربوهيدرات وأنواع أخرى من مكونات التمثيل الغذائي. في الوقت نفسه، حدد العديد من المؤلفين العلاقة بين أمراض الفرج هذه والعديد من أمراض المناعة الذاتية، مثل التهاب الغدة الدرقية المناعي الذاتي، والذئبة الحمامية الجهازية، وما إلى ذلك [5].
يتميز التسبب في تضخم الخلايا الحرشفية في الفرج باستجابة تكاثرية غير كافية للظهارة. هناك ثلاثة مكونات تشارك في التسبب في الحزاز المصلب الفرجي (LVS): ظهور آليات المناعة الذاتية، وتعطيل الخلايا الليفية وتوازن الكولاجين، والالتهاب، والذي بدوره يؤدي إلى الإجهاد التأكسدي.
أكثر أعراض هذه الأمراض شيوعًا هي الحكة والحرقان في الفرج. إلى جانب عسر الجماع، يكون لها تأثير كبير على نوعية الحياة والصحة الجنسية للمرأة.
حتى الآن، يعد علاج أمراض الضمور المزمنة للفرج استخدامًا طويل الأمد لستيرويدات الجلوكوكورتيكو المحلية القوية.
تستخدم المراهم للاستخدام الخارجي أيضًا: كورتيكوستيرويد ضعيف - تريامسينولون 0.1٪، ستيرويد كورتيكو معتدل - بيتاميثازون 0.1٪، كورتيكوستيرويد قوي - كلوبيتاسول 0.05٪ [1].
العلاج الأكثر استخدامًا والموصى به باعتباره «المعيار الذهبي» لعلاج الحزاز الفرجي المتصلب (LSV) هو التطبيق الموضعي لمراهم الكورتيكوستيرويد فائقة الفعالية، وخاصة مرهم بروبيونات كلوبيتاسول بنسبة 0.05٪ [6، 7]. تساعد الخصائص المضادة للالتهابات في كلوبيتاسول على تقليل الالتهاب وعرقلة تطور المرض.
ومع ذلك، تجدر الإشارة إلى أن العديد من المرضى يرفضون تناول الأدوية الهرمونية، أو هناك موانع لاستخدامها. نظرًا لانخفاض الامتثال وإمكانية التعرض لآثار ضارة، نرحب أيضًا بالعلاجات البديلة. وفقًا للأدبيات، من الممكن استخدام الليزر لعلاج أمراض الضمور المزمنة للفرج [8].
الغرض من الدراسة هو دراسة فعالية ليزر Aerolase Neo النيوديميوم بطول موجة 1064 نانومتر ومدة نبضة تبلغ 650 مللي ثانية في علاج مرضى الأمراض القلبية الوعائية.
المواد والأساليب
أجرى قسم التوليد وأمراض النساء في كلية الطب بجامعة بيروغوف الروسية الوطنية للبحوث الطبية التابعة لوزارة الصحة في الاتحاد الروسي وقسم أمراض النساء في مستشفى N.I. Pirogov City السريري رقم 1 دراسة عشوائية في مجموعات متوازية، شملت 60 مريضًا بتشخيص مؤكد شكليًا لتضخم الخلايا الحرشفية الفرجية والحزاز المتصلب في مرحلة مبكرة. تمت الموافقة على الدراسة من قبل لجنة الأخلاقيات المحلية بجامعة بيروغوف الروسية الوطنية للبحوث الطبية. وقع جميع المرضى على موافقة طوعية مستنيرة للمشاركة في الدراسة السريرية.
كانت معايير إدراج المرضى في الدراسة هي التأكيد النسيجي للتشخيص، وغياب الأمراض المصاحبة الشديدة، والموافقة الخطية على العلاج. تم تحديد التشخيص السريري على أساس شكاوى المرضى، وسوابق المريض، ونتائج الفحص النسيجي المورفولوجي لأنسجة الفرج المتغيرة مرضيًا. كانت جميع المواد النسيجية المجمعة متاحة للبحث.
تم تقسيم المرضى الذين تم تشخيصهم المؤكد لمرحلة مبكرة من الحزاز الفرجي المتصلب (LSV) بشكل عشوائي إلى مجموعتين. تضمنت المجموعة الأولى 45 مريضًا خضعوا للتعرض لليزر Aerolase Neo neo النيوديميوم. تضمنت المجموعة 2 15 مريضًا قاموا بتطبيق الجلوكوكورتيكويدات (GCs) محليًا على منطقة الفرج.
أما بالنسبة لبروتوكول ليزر النيوديميوم، فإن الإجراء لم يتطلب تخديرًا. ومع ذلك، في بعض الحالات، بسبب الحساسية العالية لمنطقة البظر، تم استخدام التخدير الموضعي بمرهم يحتوي على الليدوكائين والبرولاكين قبل 15-20 دقيقة من الجلسة. تم استخدام عدسة بؤرية F: قطر البقعة 2 مم (عدسة حمراء مع حوامل) في وضع الطاقة 4.5-5.0 (1.5-2.0 هرتز). تضمنت منطقة التشعيع بالضرورة جزءًا من الأنسجة الطبيعية، من 3 إلى 5 مم من حواف المنطقة المصابة. وقعت منطقة مجرى البول والفرج والمنطقة المحيطة بالشرج تحت تأثير التشعيع. تم إجراء العديد من التمريرات الكاملة، من 3 إلى 5، اعتمادًا على شدة المرض والإحساس بالألم. للحصول على نتيجة مرئية، كقاعدة عامة، كانت هناك حاجة إلى عدة جلسات. تعتمد فعالية العلاج أيضًا على شدة وعمق وحجم الآفة. تضمن بروتوكول العلاج من ثمانية إلى 10 إجراءات تم الانتهاء منها في غضون 2-3 أسابيع.
في المجموعة 2، استخدم المرضى مرهم كلوبيتاسول بروبيونات بنسبة 0.05٪ لمدة شهرين، مرتين في اليوم حتى تهدأ الأعراض، ثم مرة واحدة يوميًا في الليل، ثم كل يوم في الليل لمدة 6 أشهر، اعتمادًا على شدة المظاهر السريرية.
قبل العلاج، خضع المرضى لخزعة الفرج بمشرط دائري «Dermopanch» بقطر 4 مم. بعد الانتهاء من العلاج، تم إجراء خزعة الفرج مرة أخرى لإجراء تحليل مقارن للمواد النسيجية. تم جمع المواد التي تم الحصول عليها من خلال خزعة الفرج الثانية بعد العلاج من نفس الموقع كما كان قبل العلاج. تم إصلاح المادة النسيجية لخزعة الفرج باستخدام فورمالين محايد (درجة حموضة 7.0) 10-12٪. في الأقسام النسيجية، تم تقييم السمات التشريحية المرضية أيضًا في كلتا مجموعتي الدراسة. لتلوين المادة، تم استخدام صبغة فان جيسون.
تم تحديد الشكاوى والتحكم في فعالية العلاج من خلال تقييم الاستبيان الذي تم التحقق من صحته PISQ-12 (استبيان تدلي أعضاء الحوض/سلس البول الجنسي)، الموصى باستخدامه في الممارسة السريرية من قبل الجمعية الدولية لأمراض المسالك البولية والسماح بإجراء تقييم نوعي لثلاثة مجالات: السلوكية والعاطفية والفسيولوجية والجنسية. تم حساب مجموع النقاط، وبناءً على المجموع، تم تقييم إجابات المرضى من المجموعات المدروسة على أسئلة استبيان PISQ-12. تم تفسير نتائج الاستطلاع على النحو التالي: من 0 إلى 10 نقاط - التدهور، من 11 إلى 20 نقطة - بدون تغيير، من 21 إلى 30 نقطة - تحسن في الوظيفة الجنسية. درسنا ديناميكيات شدة أعراض LSV، وتم تقييمها باستخدام مقياس تناظري مرئي من 10 نقاط (VAS)، حيث لا تمثل 0 نقطة أي أعراض، و 10 نقاط هي أعلى شدة للأعراض. كما قامت الدراسة بتقييم الآثار الجانبية للعلاج.
تم استخدام الأساليب الإحصائية القياسية لمعالجة نتائج الدراسة.
نتائج الدراسة
أظهر التحليل المقارن للبيانات السريرية والتاريخية بين المجموعات عدم وجود فروق إحصائية. كان متوسط عمر المرضى في كلا المجموعتين 53، ± 2.5 سنة. عند جمع سوابق المريض، تبين أن متوسط عمر انقطاع الطمث كان 50.4، ± 2 سنة. عند تحليل الأمراض المصاحبة في المرضى الذين يعانون من أمراض ضمور الفرج المزمنة، تم الكشف عن غلبة أمراض الغدة الدرقية المناعية الذاتية المزمنة في 14 مريضًا (23.3٪)، مما يؤكد بيانات الأدبيات التي تفيد بأن أمراض الغدد الصماء وأمراض المناعة الذاتية هي الأكثر شيوعًا بين مرضى LSV [5].
أظهر الفحص النسيجي أن 52 (86.7٪) من أصل 60 مريضًا يعانون من LSV فقط، وأن 8 (13.3٪) من أصل 60 مريضًا أصيبوا بـ LSV جنبًا إلى جنب مع تضخم الخلايا الحرشفية في الفرج.
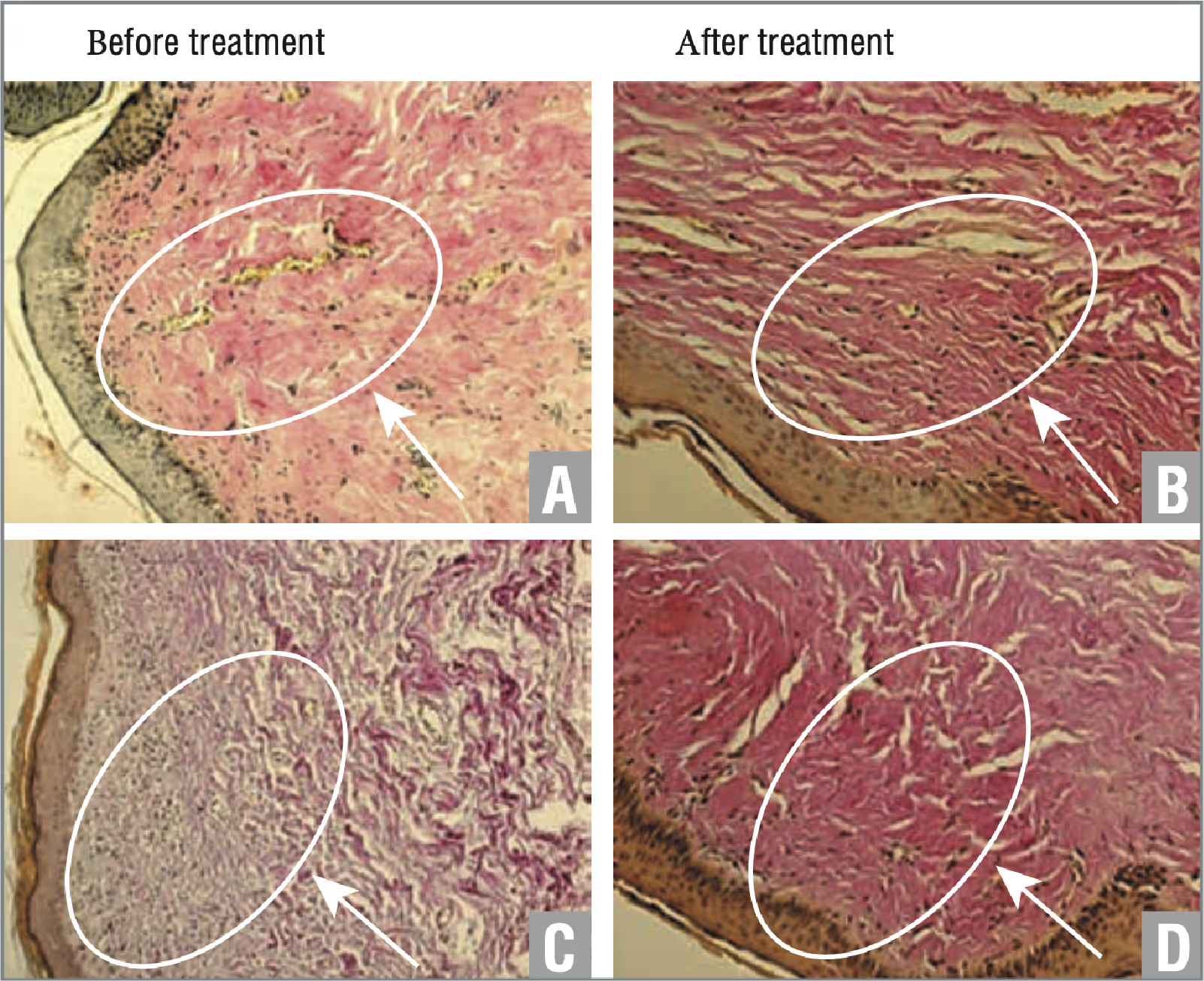
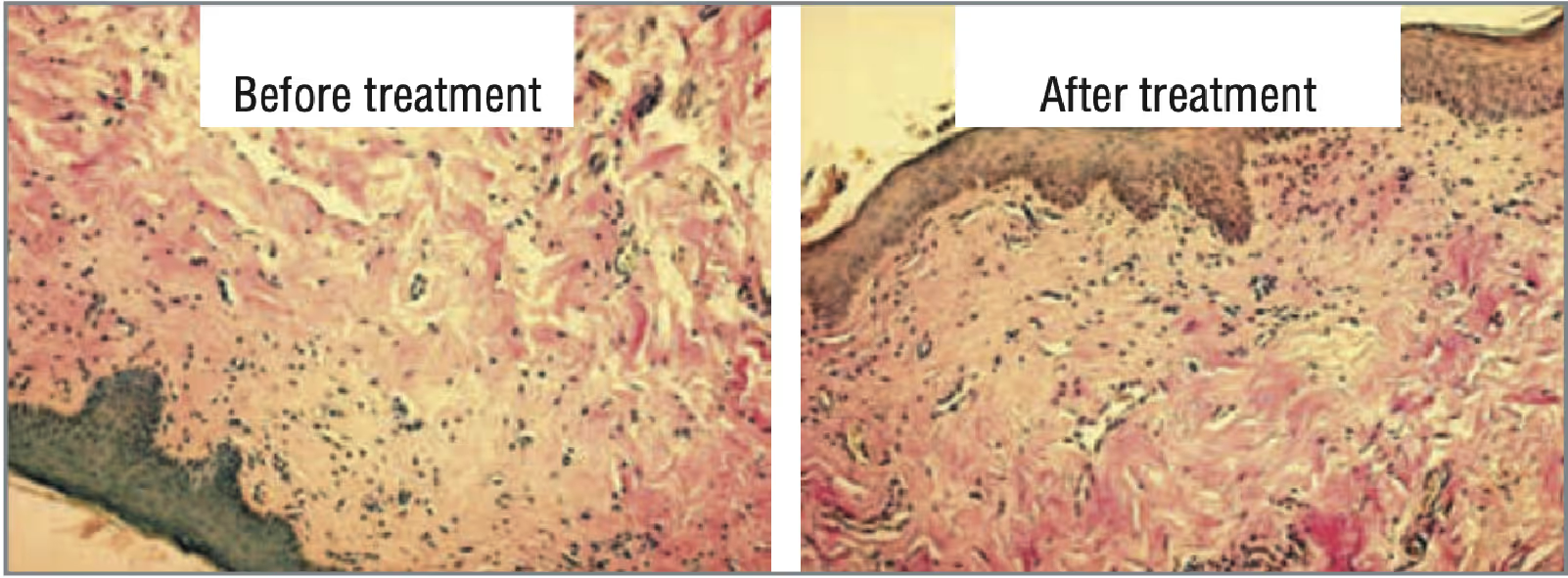
أثناء التعرض لليزر النيوديميوم، لم يلاحظ أي آثار جانبية. أثناء التلاعب وخلال اليوم، شعر المرضى بشعور بسيط بالدفء وإحساس معتدل بالحرق. بصريًا، لوحظ فرط الدم على جلد الأعضاء التناسلية الخارجية، والذي استقر في غضون ساعة إلى ساعتين بعد العملية. تظهر نتائج الفحص النسيجي قبل وبعد العلاج في مرضى المجموعتين 1 و 2 في الشكلين 1 و 2 على التوالي. وفقًا لنتائج الدراسة، في مرضى المجموعة 1، تم تصوير تلوين أحمر ساطع أكثر وضوحًا لألياف الكولاجين في السدى، مما يشير إلى وجود كولاجين واضح للسدى بعد العلاج (انظر الشكل 1). وفقًا لنتائج الدراسة، لم يكشف مرضى المجموعة 2 عن تغييرات كبيرة (انظر الشكل 2).
أما بالنسبة لنتائج تقييم شدة الأعراض وفقًا لـ VAS، فقد كانت أعراض مرضى المجموعتين 1 و 2 شديدة بشكل معتدل قبل العلاج (الشكل 3)، وهو ما يعادل 5-7 نقاط.
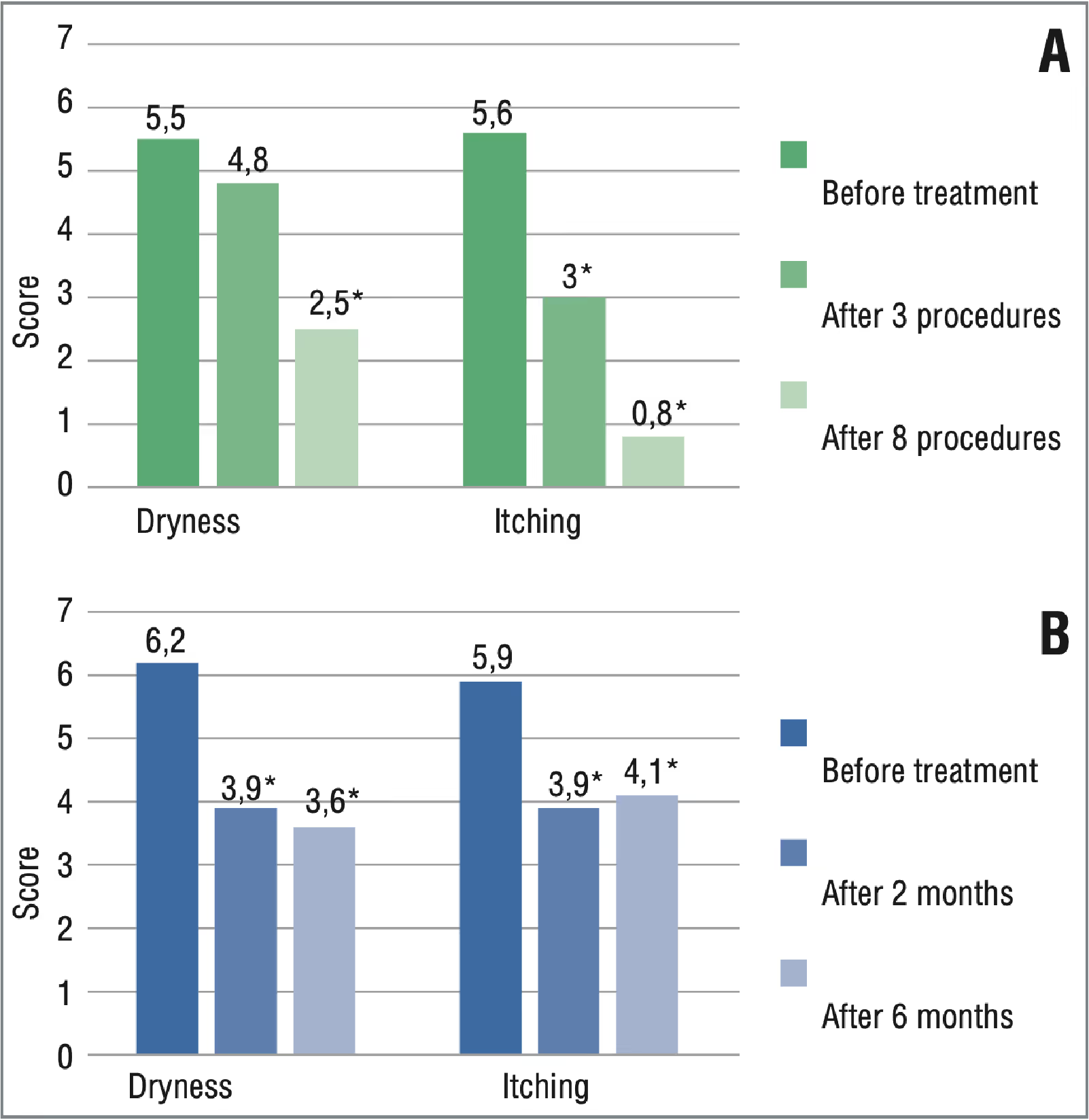
بعد دورات العلاج، كان هناك تراجع في الشكاوى لدى المرضى من كلا المجموعتين. وفقًا لنتائج المتابعة لمدة شهرين، كان لدى مرضى المجموعة 2 قيم VAS أقل مقارنة بخط الأساس، مما يشير إلى فعالية الكورتيكوستيرويدات. ومع ذلك، خلال عمليات المتابعة اللاحقة، استؤنفت مظاهر الأعراض، مما يشير إلى وجود تأثير قصير المدى للكورتيكوستيرويد، وكان هناك حاجة إلى مزيد من العلاج لمدة تصل إلى 6 أشهر (الشكل 4).

في مرضى المجموعة 1، أثناء العلاج، تمت استعادة النشاط الجنسي، وزادت الرغبة الجنسية. لاحظ جميع مرضى المجموعة 1، الذين كانوا نشطين جنسياً، تحسنًا في الحساسية في المنطقة الحميمة، وعدم وجود جفاف وعدم الشعور بالحرقان أثناء الجماع. بشكل عام، كان 7 (15٪) من أصل 45 مريضًا نشطين جنسيًا قبل العلاج. بعد انتهاء دورة العلاج بالليزر، أصبح الاتصال الجنسي منتظمًا أو مستأنفًا لدى 18 (40٪) مريضًا (p <0.05). في المجموعة 2، لاحظ المرضى تحسنًا في الأعراض خلال العلاج لمدة شهرين. ومع ذلك، احتاج 9 (60٪) من المرضى إلى علاج الصيانة بالكورتيكوستيرويدات بسبب استئناف الأعراض التي أثرت على جودة حياتهم الجنسية. في التحليل المقارن للنتائج التي تم الحصول عليها، هناك تحسن في الأداء في المجموعة التي خضعت للعلاج بالليزر.
في الشكل 4، يتم عرض نتائج التقييم بناءً على استبيان PISQ-12. وفقًا للاستبيانات التي تم التحقق منها (PISQ-12، تقييم الفرق في الأعراض التي تم جمعها باستخدام VAS)، أظهر 90٪ من المرضى تراجعًا شبه كامل للشكاوى المرتبطة بالحكة في منطقة الفرج بعد دورة العلاج باستخدام ليزر النيوديميوم. تم تقليل الجفاف بشكل كبير في 70٪ من المرضى، مما قلل بشكل كبير من عدم الراحة في الفرج.
يعكس التأثير البصري الذي لوحظ في مرضى المجموعة 1 (الشكل 5) التغيرات التي تحدث في منطقة الفرج أثناء العلاج باستخدام ليزر النيوديميوم. تعمل نبضة Aerolase Neo ultrashort microsecond على تحفيز التسخين الكافي للأنسجة دون الإضرار بالبشرة، وتعزيز إنتاج الكولاجين الطبيعي وتحسين دوران الأوعية الدقيقة في الأنسجة، وذلك بفضل التخلص من البقع العمرية، وترطيب الجلد، وتحقيق مظهر جمالي أكثر. في مرضى المجموعة 2، لم تلاحظ أي تغييرات بصرية بعد العلاج.
الصور السريرية الصريحة أدناه.

الخاتمة
أكثر أعراض LSV وضوحًا وشيوعًا هي حكة الفرج. وفقًا للاستبيانات التي تم التحقق منها، أظهر معظم المرضى تراجعًا شبه كامل للشكاوى المرتبطة بالحكة في منطقة الفرج بعد دورة العلاج باستخدام ليزر النيوديميوم. لوحظ انخفاض الجفاف بشكل ملحوظ في معظم المرضى، مما قلل من الشعور بعدم الراحة في الفرج. على عكس المرضى الذين تلقوا العلاج باستخدام ليزر النيوديميوم، لاحظ المرضى الذين استخدموا الكورتيكوستيرويدات الموضعية استئناف أعراض الحكة في منطقة الفرج، الأمر الذي تطلب منهم مواصلة العلاج لمدة تصل إلى ستة أشهر، مما يدل على تأثير قصير المدى للكورتيكوستيرويدات.
استنادًا إلى دراسة المستحضرات النسيجية قبل العلاج وبعده، يمكن الاستنتاج أن العلاج بالليزر النيوديميوم يعزز الكولاجين الواضح للسترومين في أنسجة الفرج مقارنة بالعلاج الدوائي، مما يشير إلى فعالية طريقة العلاج هذه للأمراض القلبية الوعائية.
بدأ المرضى النشطون جنسياً الذين عولجوا باستخدام ليزر النيوديميوم يلاحظون تحسنًا في حياتهم الجنسية بسبب زيادة الحساسية أثناء الجماع، وزيادة الرغبة الجنسية، وترطيب الجلد والأغشية المخاطية، مما يزيد أيضًا من احترام الذات ونوعية الحياة. يعد استخدام ليزر النيوديميوم طريقة آمنة جديدة لعلاج الأمراض التنكسية للفرج بقدرة تحمل وفعالية جيدة.
لا تتطلب تقنية التعرض لليزر بالميكروثانية، على عكس أجهزة الليزر الأخرى، إعادة التأهيل. العلاج باستخدام ليزر Aerolase Neo neo neo neo، نظرًا للجمع بين الطول الموجي وطاقة النبض العالية ومدة النبض (650 مللي ثانية)، غير مؤلم عمليًا، ولا يتطلب ملامسة الجلد، ولا يضر الجلد (غير جراحي)، ولا يسبب آثارًا جانبية. لذلك، يُنصح بالتوصية بهذا العلاج للمرضى الذين يعانون من أمراض القلب والأوعية الدموية، أي لعلاج الطلاوة الفرجية في المراحل المبكرة و LSV مع مظاهر معتدلة من الحكة. يوصى بإجراء 8-10 إجراءات في غضون 2-3 أسابيع.
المراجع
1. دوبروخوتوفا يو. E.، Borovkova E.I. الآفات الحمراء للفرج: نهج متباين للتشخيص والعلاج. المجلة الروسية لصحة المرأة والطفل. 2019؛ 2 (1): 44-48 (في روس). الرقم التعريفي: 10.32364/2618-8430-2019-2-1-44-48. 2. شارابوفا L.E. لمسببات أمراض الضمور الفرجي المزمن والتسبب فيها. النشرة الروسية لأطباء التوليد وأمراض النساء. 2010؛ 10 (1): 29-34 (في روس). 3. لاتيني أ.، كوتا سي، أورسيني د. وآخرون. الحزاز التناسلي الذكري والأنثوي المتصلب. معايير التصنيف السريري والوظيفي. بوستيبي ديرماتول أليرغول. 2018؛ 35 (5): 447-453. رقم التعريف الشخصي: 10.5114/ada.2018.77236. 4. أشرفيان لوس أنجلوس، خارتشنكو إن.، باباييفا إن. وآخرون. الحزاز المتصلب (kraurosis) باعتباره أحد مسببات سرطان الفرج. «فيستنك RTSRR». (مورد إلكتروني.) 5. سيمينشاك يو، سنارسكايا إي. الحزاز المتصلب والضمور. مارس 2018:29 (8) :26-34 (في روسيا) رقم تعريف: 10.29296/25877305-2018-08-07. 6. Zarochentseva NV. Dzhidzhikhiia L.K. الحزاز المتصلب والضموري: نظرة حديثة على المشكلة. النشرة الروسية لأخصائي أمراض النساء والتوليد. 2018؛ 18 (6)؛ 41-50 (في روس.) الرقم الدولي للبيانات: 10.17116/روساكوش 20181806141. 7. Virgili A.، Minghetti S.، Borghi A.، Corazza M. علاج الصيانة الاستباقي بالكورتيكوستيرويد الموضعي للحزاز الفرجي المتصلب: النتائج الأولية لدراسة عشوائية. بن جي ديرماتول. 2013؛ 168 (6): 1316-1324. الرقم التعريفي: 10.1111/bjd.12273. 8. أبوليخينا I.A.، سوكولوفا A.V.، بالاشوف I.S. وآخرون. علاج الحزاز الفرجي المتصلب باستخدام ليزر ثاني أكسيد الكربون الجزئي: دراسة سريرية جماعية. علم أمراض النساء والتوليد: نوفوستي، مينييا، بوشيني. 2020؛ 8 (2) :48-58 (في روسيا). الرقم التعريفي: 10.24411/2303-9698-2020-12004.