Die Verwendung von Neodym-Lasern bei der Behandlung von Vulvadystrophien
Y. E. Dobrokhotova1, A. Y. Azimova1, E. I. Borovkova1, I. Y. Ilyina1, D. M. Ibragimova1, I. I. Grishin1, E. S. Platova2, V. I. Komagorov1
1Pirogov Russian National Research Medical University, Moskau, Russische Föderation
2Klinisches Krankenhaus Nr. 1 der Stadt N.I. Pirogov, Moskau, Russische Föderation
Zusammenfassung
Ziel: zur Bewertung der Wirksamkeit des Aerolase Neo-Neodym-Lasers mit einer Wellenlänge von 1064 nm und einer Pulsdauer von 650 ms bei der Behandlung von Patienten mit chronischen Vulvadystrophien.
Patienten und Methoden: Die Studie umfasste 60 Patienten mit Lichen sclerosus und Vulva-Leukoplakie. Patienten mit der bestätigten Diagnose eines Vulva-Lichen sclerosus im Frühstadium wurden nach dem Zufallsprinzip in 2 Gruppen eingeteilt. Gruppe 1 bestand aus 45 Patienten, die mit dem Aerolase Neo-Laser behandelt wurden, und Gruppe 2 bestand aus 15 Patienten, die 2 Monate lang topisch eine 0,05 %ige Clobetasolpropionat-Salbe auf den Vulvabereich auftrugen: zweimal täglich, bevor die Symptome nachließen, und dann — je nach Intensität der klinischen Symptome — einmal täglich für 6 Monate. Vor und nach der Behandlung wurde eine umfassende medizinische Untersuchung der Patienten durchgeführt.
Ergebnisse: Die histologische Untersuchung ergab, dass die Patienten der Gruppe 1 eine hellere rote Färbung der stromalen Kollagenfasern aufwiesen, was auf eine ausgeprägte Kollagenisierung des Stromas nach der Behandlung hindeutet. Bei den Patienten der Gruppe 2 zeigten die Untersuchungsergebnisse keine signifikanten Veränderungen. Bei den Patienten der Gruppe 1, die eine Lasertherapie erhielten, nahm die Anzahl der Beschwerden im Zusammenhang mit Vulvadystrophien signifikant ab, und sie berichteten auch über eine höhere Zufriedenheit mit der Qualität des Sexuallebens. Die Patienten, die topische Glukokortikoide einnahmen, stellten fest, dass der Juckreiz im Vulvabereich abheilte, was eine Fortsetzung der Erhaltungstherapie über einen Zeitraum von bis zu 6 Monaten erforderte, und deutete darauf hin, dass Glukokortikoide eine kurzfristige Wirkung hatten.
Schlußfolgerung: Die erzielten Ergebnisse belegen die Wirksamkeit der Neodym-Lasertherapie bei Patienten mit Vulvadystrophien und liefern somit eine Begründung für die Anwendung dieser Behandlungsmethode.
STICHWÖRTER: Flechten, Leukoplakie, chronische Vulvadystrophien, Neodym-Laser, Lasertherapie, Sexualleben.
ZUM ZITIEREN: Dobrokhotova Yu.E., Azimova A.Yu., Borovkova E.I. et al. Die Verwendung von Neodym-Lasern bei der Behandlung von Vulvedystrophien. Russisches Journal für Frauen- und Kindergesundheit. 2023; 6 (*) :1—8 (auf Russisch.). DOI: 10.32364/2618-8430-2023-6-*-1-8.
Einführung
Chronische dystrophische Erkrankungen der Vulva (CDV) werden in allen Altersgruppen diagnostiziert, von der Kindheit bis zum Alter nach der Menopause. Derzeit sind sie die am wenigsten untersuchten Erkrankungen des weiblichen Fortpflanzungssystems. Die Vulva besteht aus den kleinen Schamlippen, den großen Schamlippen, dem Schambein und dem Vestibül der Vagina. Im vorderen Teil des Vulvavestibüls befinden sich die Außenfläche des Hymens und das Frenulum der Klitoris. Im hinteren Teil befindet sich die hintere Kommissur und an den Seiten die Hart-Linie, die die Übergangslinie vom nicht keratinisierenden Plattenepithel zum keratinisierenden Epithel der Vulva darstellt. [1]. Chronische dystrophische (nicht entzündliche) Erkrankungen der Vulva und des Perineums sind pathologische Veränderungen, die durch eine Schädigung der äußeren Genitalorgane und der Schleimhaut der weiblichen inneren Genitalorgane gekennzeichnet sind1. In der klinischen Praxis trägt CVD die folgenden Namen: Kraurose, Lichen sclerosus, sklerotische Dermatitis, Lichen sclerosus, atrophische Vulvitis, Senileatrophie, Vulva-Leukoplakie [2].
1993 verabschiedeten die International Society for the Study of Vulvovaginal Disease und die International Society of Gynecological Pathologists die folgende Klassifikation von Erkrankungen der Vulva, die derzeit weltweit weit verbreitet ist und gleichermaßen auf klinischen und histologischen Symptomen basiert [2].
I. Gutartige Läsionen der Vulva:
- Lichen sclerosus
- Plattenepithelhyperplasie
- Andere Dermatosen
II. Intraepitheliale Neoplasie der Vulva:
- mild
- moderat
- schwer
Dystrophische Erkrankungen entwickeln sich sequentiell und sind durch das Auftreten juckender weißer Flecken gekennzeichnet. Das Kratzen verursacht dann ein chronisches Trauma der Vulva, das von einer Entzündungsreaktion und Gewebenarben begleitet wird. Leukoplakie der Vulva und sklerotische Flechten sind an einem ständigen Juckreiz im Intimbereich zu erkennen, der mit Wasserlassen und Bewegung zunimmt. Dystrophische Erkrankungen beeinträchtigen die Lebensqualität einer Frau drastisch und führen zur Erschöpfung des Nervensystems bis hin zum Verlust der Arbeitsfähigkeit.
Zu den Symptomen von Lichen sclerosus gehören:
- Juckreiz in der Vulva, besonders nachts
- Brennen in der Vulva
- Schmerzen beim Geschlechtsverkehr (Dyspareunie)
- Schmerzen in der Vulva (Vulvodynie)
- Trockenheit und Engegefühl der äußeren Geschlechtsorgane
- Fortschreiten der Faltenbildung und Sklerose der Vulva
- Schmerzen beim Stuhlgang und Wasserlassen
Derzeit gibt es keine Klassifizierung nach dem Schweregrad des Lichen sclerosus. Im Jahr 2018 wurde jedoch eine Klassifikation eingeführt, bei der die Krankheit in Früh- und Spätstadien unterteilt wurde [3]. Gemäß dieser Klassifikation klagen Patienten in den frühen Stadien über leichte Beschwerden in der Vulva, die am häufigsten durch leichten Juckreiz oder Brennen gekennzeichnet sind. In fortgeschritteneren Stadien treten zusätzlich zu den oben beschriebenen Symptomen Risse und Erosionen im Vulvabereich auf, es werden das Fortschreiten atrophischer Prozesse und die Bildung von Synechien (Vereinigungen) der kleinen Schamlippen und der großen Schamlippen beobachtet. Subjektive Symptome im Zusammenhang mit neurosensorischen Störungen wie Juckreiz, Brennen und Berührungsschmerzen sind ausgeprägter und treten sowohl in Ruhe als auch bei Bewegung auf.
Die Vulvakeukoplakie oder Plattenepithelhyperplasie ist wiederum praktisch asymptomatisch, und nur wenn die Symptome ausgeprägt sind, klagen die Patienten über Brennen oder Juckreiz.
In den letzten Jahren hat die Zahl der Patienten mit dystrophischen Erkrankungen der Vulva zugenommen und in der Folge eine erhöhte Inzidenz von Vulvakrebs, was es uns ermöglicht, dieses Problem nicht nur unter dem Gesichtspunkt der rechtzeitigen Diagnose, sondern auch der Vorbeugung von Vulvakrebs als relevant zu betrachten [2].
Leukoplakie tritt häufig bei Komorbidität mit Vulva-Lichen sclerosus auf, kann aber auch eine eigenständige Erkrankung sein. Gleichzeitig sind bösartige Zellen der Vulva hauptsächlich Leukoplakieherden und nicht den sklerosierenden Flechtenherden ausgesetzt. Wie aus der Arbeit von L.E. Sharapova [2] hervorgeht, treten Dysplasie und präinvasiver Krebs daher histologisch häufiger in leukoplakischen Plaques auf, die über die Hautoberfläche ragen, als in flachen weißen Flecken.
Steroidhormone beeinflussen das Gewebe der Vulva, indem sie mit spezifischen Rezeptoren interagieren. Daher spielt eine Abnahme des Östrogens eine signifikante Rolle beim Auftreten dystrophischer Prozesse in der Vulva.
Die Pathogenese dystrophischer Prozesse in der Vulva betrifft alle Teile des neuroendokrinen Systems. L.A. Ashrafyanet al. [4] stellten eine hohe Inzidenz von Erkrankungen bei Patienten mit Herz-Kreislauf-Erkrankungen fest, die auf eine Beeinträchtigung der Fett-, Kohlenhydrat- und anderer Stoffwechselkomponenten zurückzuführen sind. Gleichzeitig haben viele Autoren den Zusammenhang zwischen diesen Erkrankungen der Vulva und verschiedenen Autoimmunerkrankungen wie Autoimmunthyreoiditis, systemischem Lupus erythematodes usw. identifiziert [5].
Die Pathogenese der Plattenepithelhyperplasie der Vulva ist durch eine unzureichende proliferative Reaktion des Epithels gekennzeichnet. Drei Komponenten sind an der Pathogenese der vulvasklerosierenden Flechte (LVS) beteiligt: das Einsetzen von Autoimmunmechanismen, die Störung der Fibroblasten- und Kollagenhomöostase sowie Entzündungen, die wiederum oxidativen Stress auslösen.
Die häufigsten Symptome dieser Erkrankungen sind Juckreiz und Brennen in der Vulva. Zusammen mit Dyspareunie haben sie einen erheblichen Einfluss auf die Lebensqualität und sexuelle Gesundheit von Frauen.
Bis heute ist die Behandlung von chronischen dystrophischen Erkrankungen der Vulva eine langfristige Anwendung von lokalen potenten Glucocorticosteroiden.
Salben zur äußerlichen Anwendung werden ebenfalls verwendet: schwaches Kortikosteroid - Triamcinolon 0,1%, moderates Kortikosteroid-Betamethason 0,1%, starkes Kortikosteroid - Clobetasol 0,05% [1].
Die am weitesten verbreitete und als „Goldstandard“ empfohlene Behandlung bei Vulva Lichen sclerosus (LSV) ist die topische Anwendung ultrapotenter Kortikosteroidsalben, insbesondere einer 0,05% igen Clobetasolpropionatsalbe [6, 7]. Die entzündungshemmenden Eigenschaften von Clobetasol helfen, Entzündungen zu reduzieren und das Fortschreiten der Krankheit zu behindern.
Es sollte jedoch beachtet werden, dass viele Patienten sich weigern, hormonelle Medikamente einzunehmen, oder dass es Kontraindikationen für ihre Anwendung gibt. Aufgrund der geringen Therapietreue und der Möglichkeit von Nebenwirkungen sind auch alternative Therapien willkommen. Laut Literatur ist es möglich, Laser zur Behandlung von chronischen dystrophischen Erkrankungen der Vulva einzusetzen [8].
Der Zweck der Studie ist es, die Wirksamkeit des Aerolase Neo-Neodym-Lasers mit einer Wellenlänge von 1064 nm und einer Pulsdauer von 650 ms bei der Behandlung von Patienten mit Herz-Kreislauf-Erkrankungen zu untersuchen.
Materialien und Methoden
Die Abteilung für Geburtshilfe und Gynäkologie der Medizinischen Fakultät der Russischen Nationalen Forschungsmedizinischen Universität Pirogov des Gesundheitsministeriums der Russischen Föderation und die Abteilung für Gynäkologie des klinischen Krankenhauses Nr. 1 der Stadt N.I. Pirogov führten eine randomisierte Studie in Parallelgruppen durch, an der 60 Patienten mit einer morphologisch bestätigten Diagnose von Plattenepithelhyperplasie und Lichen sclerosus in einem frühen Stadium teilnahmen. Die Studie wurde von der örtlichen Ethikkommission der Russischen Nationalen Medizinischen Forschungsuniversität Pirogov genehmigt. Alle Patienten unterzeichneten eine freiwillige Einwilligung zur Teilnahme an der klinischen Studie.
Die Kriterien für die Aufnahme von Patienten in die Studie waren die histologische Bestätigung der Diagnose, das Fehlen schwerer Komorbiditäten und eine schriftliche Zustimmung zur Behandlung. Die klinische Diagnose wurde auf der Grundlage der Beschwerden der Patienten, der Anamnese und der Ergebnisse einer morphologischen histologischen Untersuchung von pathologisch verändertem Vulvagewebe gestellt. Das gesamte gesammelte histologische Material stand für Forschungszwecke zur Verfügung.
Patienten mit einer bestätigten Diagnose eines Vulva-Lichen sclerosus (LSV) im Frühstadium wurden randomisiert in zwei Gruppen eingeteilt. Gruppe 1 umfasste 45 Patienten, die einer Aerolase Neo-Neodym-Laserbehandlung unterzogen wurden. Gruppe 2 umfasste 15 Patienten, die Glukokortikoide (GCs) lokal auf den Vulvabereich applizierten.
Was das Protokoll für den Neodym-Laser anbelangt, so war für das Verfahren keine Narkose erforderlich. In einigen Fällen wurde jedoch aufgrund der hohen Empfindlichkeit der Klitoriszone 15 bis 20 Minuten vor der Sitzung eine Lokalanästhesie mit einer Salbe durchgeführt, die Lidocain und Prolacain enthielt. Es wurde eine Brennweite F verwendet: Spotdurchmesser 2 mm (rote Linse mit Halterungen) im Energiemodus 4,5—5,0 (1,5—2,0 Hz). Der Bestrahlungsbereich umfasste notwendigerweise einen Teil des normalen Gewebes, 3—5 mm von den Rändern des betroffenen Bereichs entfernt. Der Bereich der Harnröhre, der Vulva und des Perianalbereichs fiel unter die Wirkung der Bestrahlung. Je nach Schwere der Erkrankung und Schmerzempfinden wurden mehrere komplette Durchgänge durchgeführt, von 3 bis 5 Durchgängen. Um ein sichtbares Ergebnis zu erzielen, waren in der Regel mehrere Sitzungen erforderlich. Die Wirksamkeit der Behandlung hing auch von der Schwere, Tiefe und Größe der Läsion ab. Das Behandlungsprotokoll umfasste acht bis zehn Eingriffe, die innerhalb von 2—3 Wochen abgeschlossen wurden.
In Gruppe 2 verwendeten die Patienten zwei Monate lang eine 0,05% ige Clobetasolpropionatsalbe, zweimal täglich, bis die Symptome abklingen, dann einmal täglich in der Nacht und dann jeden zweiten Tag in der Nacht für 6 Monate, abhängig von der Intensität der klinischen Manifestationen.
Vor der Behandlung wurden die Patienten einer Vulvabiopsie mit einem runden Skalpell „Dermopanch“ mit einem Durchmesser von 4 mm unterzogen. Nach Abschluss der Behandlung wurde erneut eine Vulvabiopsie zur vergleichenden Analyse des histologischen Materials durchgeführt. Die bei der zweiten Vulvabiopsie nach der Behandlung gewonnenen Materialien wurden an derselben Stelle wie vor der Behandlung entnommen. Das histologische Material der Vulvabiopsie wurde mit neutralem (gepuffertem pH-Wert 7,0) 10-12% Formalin fixiert. In histologischen Abschnitten wurden in beiden Studiengruppen auch die pathoanatomischen Merkmale untersucht. Für die Färbung des Materials wurde Van Giesons Beize verwendet.
Die Objektivierung der Beschwerden und die Kontrolle der Wirksamkeit der Behandlung erfolgten durch Auswertung des validierten Fragebogens PISQ-12 (Pelvic Organ Prolapse/Urinary Incontinence Sexual Questionnaire), der von der International Urogynäkical Association für die klinische Praxis empfohlen wurde und eine qualitative Bewertung von drei Bereichen ermöglichte: verhaltens-emotional, physiologisch und sexuell. Die Summe der Punkte wurde berechnet und auf der Grundlage der Summe wurden die Antworten der Patienten aus den untersuchten Gruppen auf die Fragen des PISQ-12-Fragebogens ausgewertet. Die Umfrageergebnisse wurden wie folgt interpretiert: von 0 auf 10 Punkte - Verschlechterung, von 11 auf 20 Punkte - keine Veränderung, von 21 auf 30 Punkte - Verbesserung der Sexualfunktion. Wir untersuchten die Dynamik des Schweregrads der LSV-Symptome anhand einer 10-Punkte-visuellen Analogskala (VAS), wobei 0 Punkte kein Symptom und 10 Punkte den höchsten Schweregrad der Symptome darstellen. In der Studie wurden auch die Nebenwirkungen der Behandlung untersucht.
Zur Verarbeitung der Ergebnisse der Studie wurden statistische Standardmethoden verwendet.
Ergebnisse der Studie
Eine vergleichende Analyse der klinischen und anamnestischen Daten zwischen den Gruppen ergab keine statistischen Unterschiede. Das Durchschnittsalter der Patienten in beiden Gruppen betrug 53, ±2,5 Jahre. Bei der Erfassung der Anamnese stellte sich heraus, dass das Durchschnittsalter in den Wechseljahren 50,4, ±2 Jahre, betrug. Bei der Analyse von Komorbiditäten bei Patienten mit chronischen dystrophischen Erkrankungen der Vulva wurde bei 14 (23,3%) Patienten das Vorherrschen chronischer Autoimmunerkrankungen der Schilddrüse festgestellt, was die Literaturdaten bestätigt, dass endokrine Erkrankungen und Autoimmunerkrankungen bei Patienten mit LSV am häufigsten auftreten [5].
Die histologische Untersuchung ergab, dass bei 52 (86,7%) von 60 Patienten nur LSV und bei 8 (13,3%) von 60 Patienten LSV in Kombination mit einer Plattenepithelhyperplasie der Vulva auftrat.
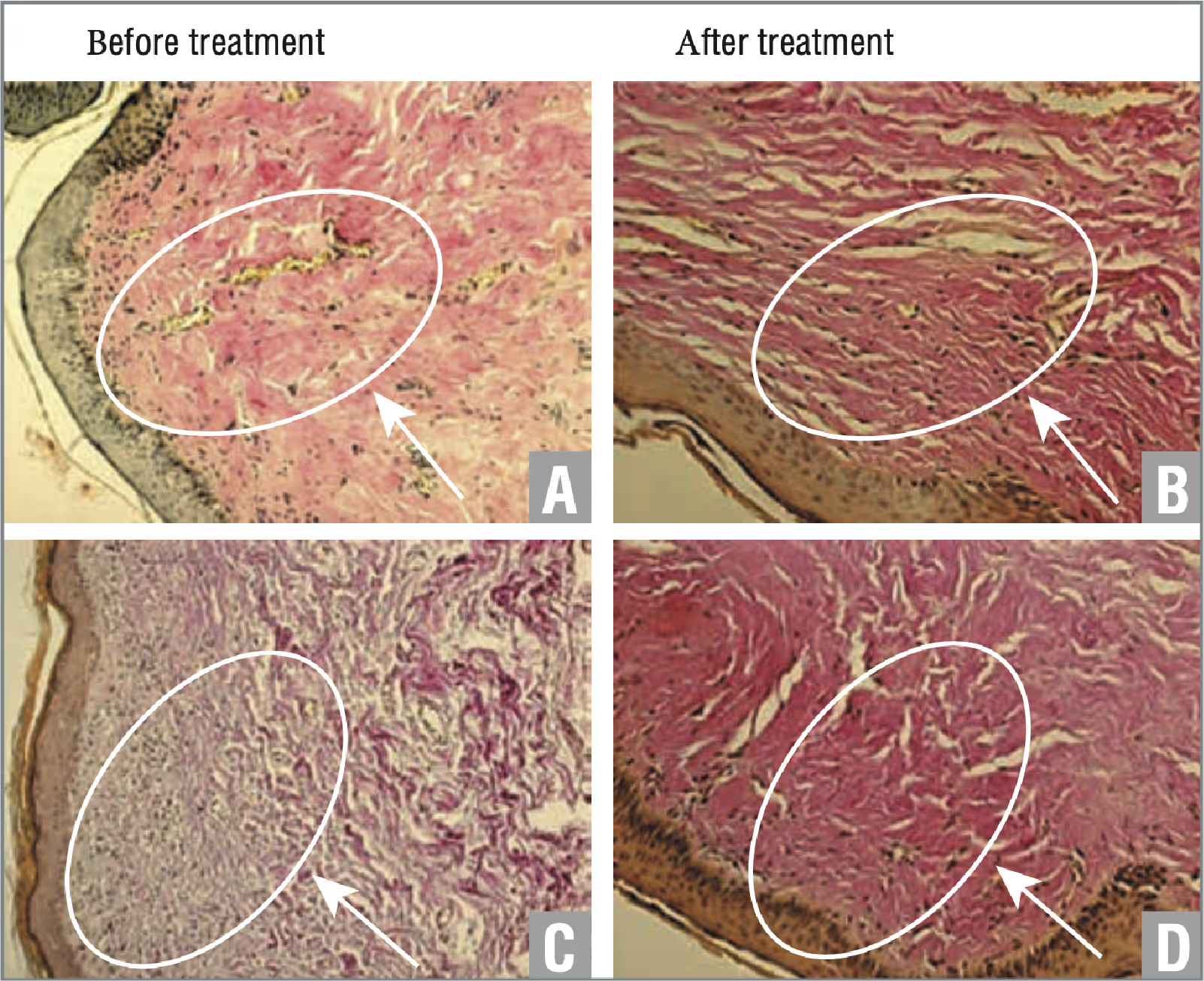
Während der Exposition gegenüber dem Neodym-Laser wurden keine Nebenwirkungen beobachtet. Während der Manipulation und während des Tages verspürten die Patienten ein leichtes Wärmegefühl und ein mäßiges Brennen. Visuell wurde eine Hyperämie auf der Haut der äußeren Genitalorgane festgestellt, die sich innerhalb von ein bis zwei Stunden nach dem Eingriff einpendelte. Die Ergebnisse der histologischen Untersuchung vor und nach der Behandlung bei Patienten der Gruppen 1 und 2 sind in den Abbildungen 1 bzw. 2 dargestellt. Den Ergebnissen der Studie zufolge wurde bei Patienten der Gruppe 1 eine ausgeprägtere, hellrote Färbung der Kollagenfasern des Stromas sichtbar gemacht, was auf eine ausgeprägte Kollagenisierung des Stromas nach der Behandlung hinweist (siehe Abb. 1). Den Ergebnissen der Studie zufolge zeigten Patienten der Gruppe 2 keine signifikanten Veränderungen (siehe Abb. 2).
Was die Ergebnisse der Beurteilung des Schweregrads der Symptome gemäß VAS anbelangt, so waren die Symptome der Patienten der Gruppen 1 und 2 vor der Behandlung mäßig schwerwiegend (Abb. 3), was 5—7 Punkten entsprach.
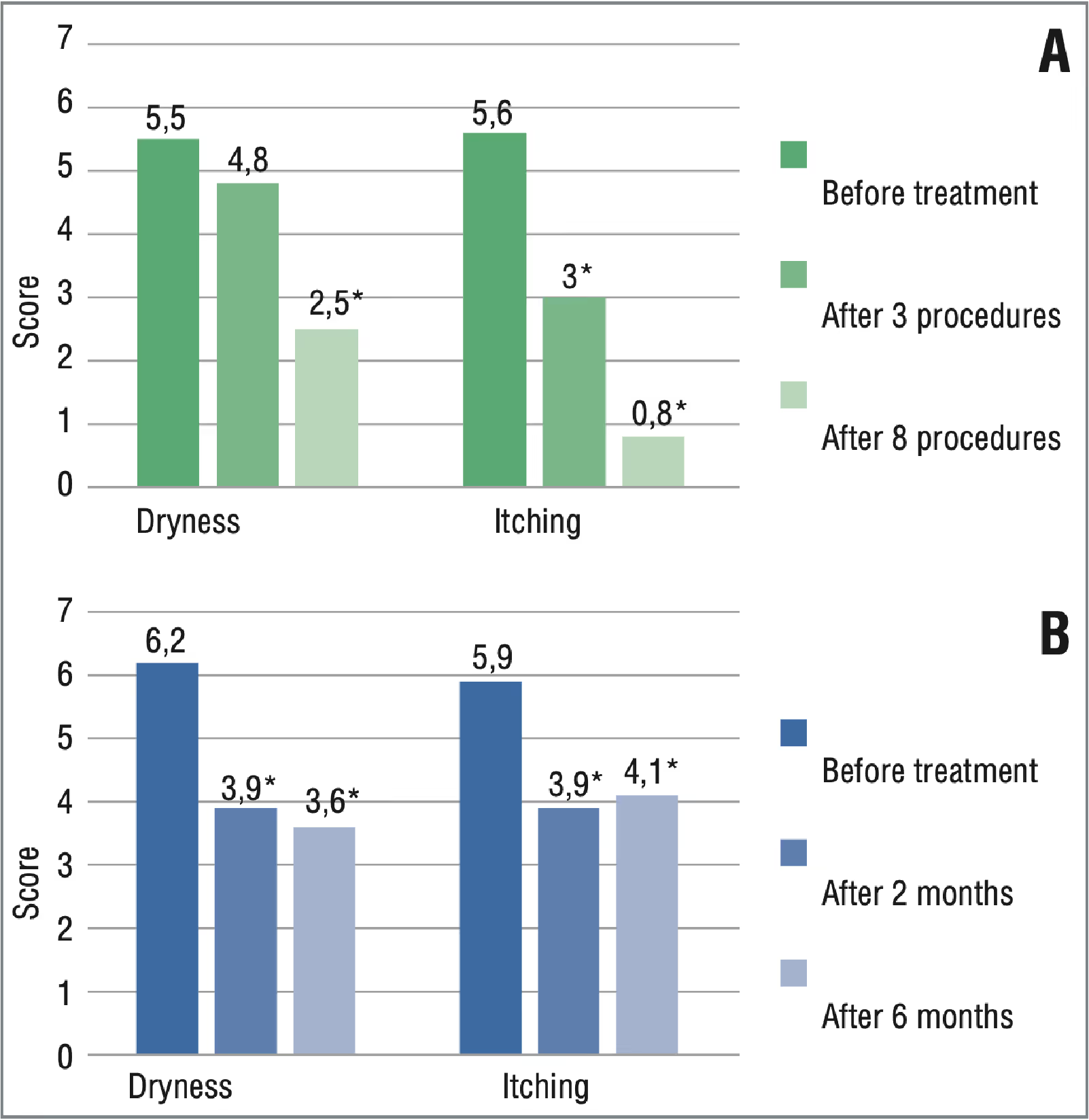
Nach den Behandlungszyklen kam es bei Patienten beider Gruppen zu einer Regression der Beschwerden. Den Ergebnissen einer zweimonatigen Nachuntersuchung zufolge wiesen die Patienten der Gruppe 2 im Vergleich zum Ausgangswert niedrigere VAS-Werte auf, was auf die Wirksamkeit von Kortikosteroiden hinwies. Bei nachfolgenden Nachuntersuchungen traten die Symptome jedoch wieder auf, was auf eine kurzfristige Wirkung von Kortikosteroiden hindeutete, und eine weitere Behandlung über einen Zeitraum von bis zu 6 Monaten war erforderlich (Abb. 4).

Bei Patienten der Gruppe 1 wurde während der Behandlung die sexuelle Aktivität wiederhergestellt und die Libido erhöht. Alle Patienten der Gruppe 1, die sexuell aktiv waren, stellten eine Verbesserung der Empfindlichkeit im Intimbereich fest, keine Trockenheit und kein Brennen beim Geschlechtsverkehr. Im Allgemeinen waren 7 (15%) von 45 Patienten vor der Behandlung sexuell aktiv. Nach Abschluss der Laserbehandlung wurde der sexuelle Kontakt bei 18 (40%) Patienten regelmäßig oder wieder aufgenommen (p<0,05). In Gruppe 2 stellten die Patienten während der zweimonatigen Therapie eine Verbesserung der Symptome fest. 9 (60%) Patienten benötigten jedoch eine Erhaltungstherapie mit Kortikosteroiden, da die Symptome, die ihre Sexuallebensqualität beeinträchtigten, wieder auftraten. In einer vergleichenden Analyse der erzielten Ergebnisse kam es zu einer Leistungsverbesserung in der Gruppe, die sich der Laserbehandlung unterzog.
In Abb. 4 sind die Ergebnisse der Bewertung auf der Grundlage des PISQ-12-Fragebogens dargestellt. Den validierten Fragebögen (PISQ-12, Bewertung der Unterschiede in den mit VAS erhobenen Symptomen) zufolge zeigten 90% der Patienten nach einer Behandlung mit dem Neodym-Laser eine fast vollständige Regression der Beschwerden im Zusammenhang mit Juckreiz in der Vulvaregion. Die Trockenheit war bei 70% der Patienten signifikant reduziert, was die Beschwerden in der Vulva signifikant reduzierte.
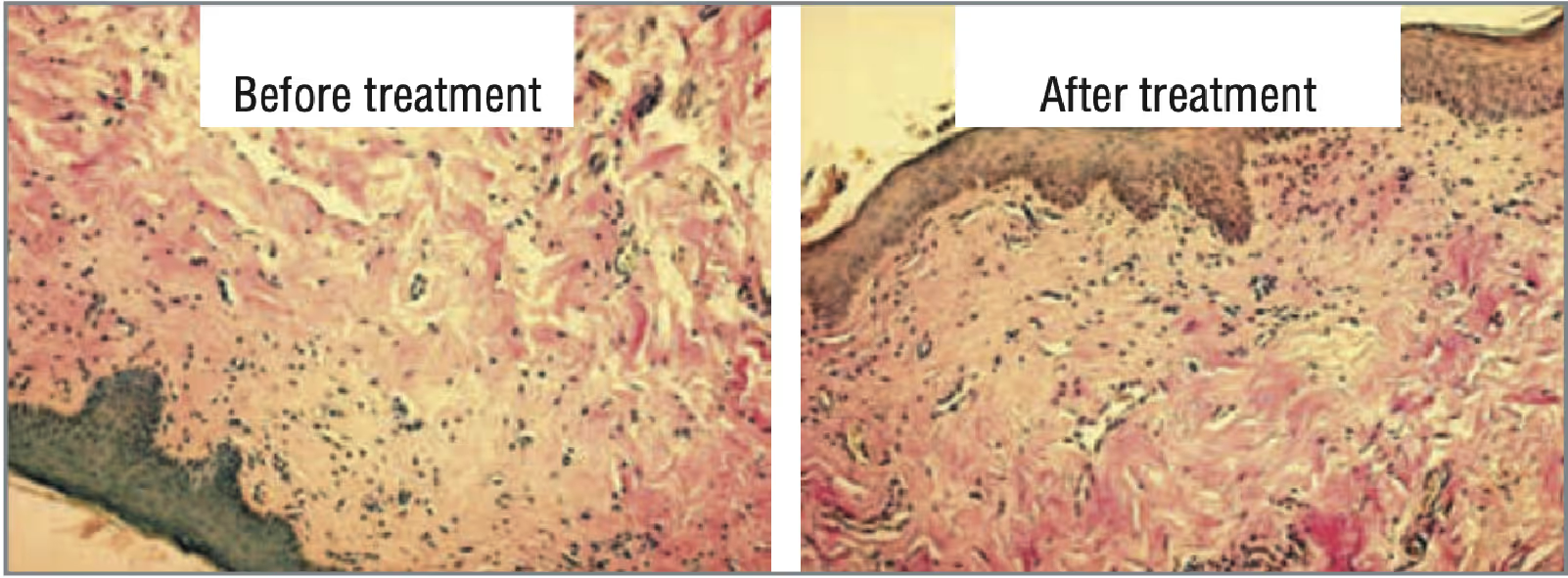
Der bei Patienten der Gruppe 1 beobachtete visuelle Effekt (Abb. 5) spiegelt die Veränderungen wider, die während der Behandlung mit dem Neodym-Laser im Vulvabereich auftreten. Der ultrakurze Mikrosekundenpuls von Aerolase Neo stimuliert eine ausreichende Erwärmung des Gewebes, ohne die Epidermis zu schädigen. Dadurch wird die natürliche Kollagenproduktion gefördert und die Mikrozirkulation des Gewebes verbessert. Dadurch werden Altersflecken beseitigt, die Haut mit Feuchtigkeit versorgt und ein ästhetischeres Erscheinungsbild erzielt. Bei Patienten der Gruppe 2 wurden nach der Behandlung keine Sehveränderungen beobachtet.
Explizite klinische Bilder unten.

Fazit
Das ausgeprägteste und häufigste Symptom von LSV ist der Juckreiz der Vulva. Den validierten Fragebögen zufolge zeigten die meisten Patienten nach einer Behandlung mit dem Neodym-Laser eine fast vollständige Regression der Beschwerden im Zusammenhang mit Juckreiz im Vulvabereich. Bei den meisten Patienten wurde eine signifikant verringerte Trockenheit beobachtet, was die Beschwerden in der Vulva verringerte. Im Gegensatz zu Patienten, die mit dem Neodym-Laser behandelt wurden, stellten Patienten, die lokale Kortikosteroide einnahmen, ein Wiederauftreten der Juckreizsymptome im Vulvabereich fest, weshalb sie die Behandlung bis zu sechs Monate lang fortsetzen mussten, was auf eine kurzfristige Wirkung von Kortikosteroiden hindeutet.
Basierend auf der Untersuchung histologischer Präparate vor und nach der Behandlung kann der Schluss gezogen werden, dass die Neodym-Laserbehandlung im Vergleich zur medikamentösen Behandlung eine ausgeprägte Kollagenisierung des Stromas in den Geweben der Vulva fördert, was auf die Wirksamkeit dieser Behandlungsmethode bei CVD hinweist.
Sexuell aktive Patienten, die mit dem Neodym-Laser behandelt wurden, bemerkten aufgrund einer erhöhten Empfindlichkeit beim Geschlechtsverkehr, einer erhöhten Libido und einer Hydratation der Haut und der Schleimhäute eine Verbesserung ihres Sexuallebens, was auch das Selbstwertgefühl und die Lebensqualität erhöhte. Die Verwendung eines Neodym-Lasers ist eine neue sichere Methode zur Behandlung degenerativer Erkrankungen der Vulva mit guter Verträglichkeit und Wirksamkeit.
Die Technologie der Mikrosekunden-Laserbelichtung erfordert im Gegensatz zu anderen Lasern keine Rehabilitation. Die Behandlung mit dem Aerolase Neo-Neodym-Laser ist aufgrund der Kombination aus Wellenlänge, hoher Pulsenergie und Pulsdauer (650 ms) praktisch schmerzfrei, erfordert keinen Hautkontakt, schädigt die Haut nicht (nicht invasiv) und verursacht keine Nebenwirkungen. Daher ist es ratsam, diese Behandlung Patienten mit Herz-Kreislauf-Erkrankungen zu empfehlen, und zwar zur Behandlung von Vulvakeukoplakie und LSV im Frühstadium mit mäßigen Juckreizerscheinungen. Es werden 8—10 Eingriffe innerhalb von 2—3 Wochen empfohlen.
Referenzen
1. Dobrokhotova Yu. E., Borovkova E.I. Rote Läsionen der Vulva: differenzierter Ansatz zur Diagnose und Behandlung. Russisches Journal für Frauen- und Kindergesundheit. 2019; 2 (1) :44-48 (auf Russisch.). DOI: 10.32364/2618-8430-2019-2-1-44-48. 2. Sharapova L.E. Zur Ätiologie und Pathogenese chronischer vulvadystrophischer Erkrankungen. Russisches Bulletin für Geburtshelfer und Gynäkologen. 2010; 10 (1) :29-34 (auf Russisch.). 3. Latini A., Cota C., Orsini D. et al. Männlicher und weiblicher Genitalflechten sclerosus. Klinische und funktionelle Klassifizierungskriterien. Postepy Dermatol Alergol. 2018; 35 (5) :447-453. DOI: 10.5114/ada.2018.77236. 4. Ashrafyan L.A., Kharchenko N.N., Babayeva NA et al. Lichen sclerosus (Kraurose) als Präkanzerose der Vulva. „Vestnik RTSRR“. (Elektronische Ressource.) 5. Semenchak Yu., Snarskaja E., Lichen sclerosus et atrophieus. April 2018:29 (8) :26-34 (auf Russ.) DOI: 10.29296/25877305-2018-08-07. 6. Zarochentseva N.V. Dzhidzhikhiia L.K. Lichen sclerosus et atrophicus: moderne Sicht auf das Problem. Russisches Bulletin für Geburtshelfer und Gynäkologen. 2018; 18 (6); 41-50 (auf Russisch.) DOI: 10.17116/rosakush20181806141. 7. Virgili A., Minghetti S., Borghi A., Corazza M. Proaktive Erhaltungstherapie mit einem topischen Kortikosteroid gegen Vulva-Lichen sclerosus: vorläufige Ergebnisse einer randomisierten Studie. Br J Dermatol. 2013; 168 (6) :1316—1324. DOI: 10.1111/bjd.12273. 8. Apolikhina I.A., Sokolova A.V., Balashov I.S. et al. Behandlung des Vulvarischen Lichen sclerosus mit fraktioniertem CO2-Laser: klinische Kohortenstudie. Akusherstvo i ginekologiya: novosti, mneniya, obuchenie. 2020; 8 (2) :48—58 (auf russ.). DOI: 10.2411/2303-9698-2020-12004.