Por qué la rosácea sigue regresando y qué cambia cuando se trata la inflamación

La rosácea afecta a unos 16 millones de estadounidenses. La mayoría de ellos están en tratamiento. La mayoría de ellos siguen padeciendo una recaída.
La razón no es el fracaso del tratamiento en el sentido convencional. Los tópicos funcionan. Los antibióticos funcionan. La piel mejora y luego vuelve a responder, porque en ese protocolo no había nada que abordara la causa de la inflamación en primer lugar. La cascada se calmó. Nunca se interrumpió.
La comprensión de por qué la rosácea recurre comienza con la fisiopatología. Y termina con un modelo de tratamiento basado en un mecanismo, no en la gestión de la visibilidad.
La cascada inflamatoria detrás de la rosácea
La rosácea es una enfermedad inflamatoria crónica sostenida por tres mecanismos de refuerzo.
Desregulación inmunológica innata. El TLR2 se sobreexpresa de forma crónica en la piel afectada por la rosácea, lo que desencadena una producción desproporcionada de catelicidina en respuesta a los rayos UV, el calor y los desencadenantes microbianos. Investigación en el Revista de dermatología investigativa identificaron esta sobreactivación inmunológica como fundamental para la patogénesis de la rosácea, reformulando la afección como impulsada por el sistema inmunitario en lugar de principalmente vascular.1
Hiperreactividad vascular. La activación inmunitaria crónica provoca la desregulación neurovascular: los vasos se dilatan más fácilmente, se enjuagan con más frecuencia y se recuperan más lentamente. A 2017 JAAD La revisión confirmó que la hiperreactividad vascular en la rosácea es neurogénica y está mediada por el sistema inmunitario, por lo que atacar los vasos por sí solo produce resultados incompletos.2
Disfunción de barrera. La inflamación crónica reduce la producción de ceramida, aumenta la pérdida transepidérmica de agua y reduce el umbral de tolerancia de la piel, lo que crea un círculo en el que la ruptura de la barrera aumenta la reactividad ante los factores desencadenantes que causan la inflamación.3
Estos mecanismos se refuerzan mutuamente. Tratar uno sin los otros explica por qué la rosácea reaparece con tanta frecuencia y por qué la recurrencia es el resultado esperado de la atención basada en la supresión, no una complicación de la misma.
Donde los tratamientos convencionales se quedan cortos
Las limitaciones de las terapias estándar para la rosácea son los fracasos en la selección del objetivo, no en la eficacia.
Los medicamentos tópicos (metronidazol, ivermectina, ácido azelaico y brimonidina) reducen la inflamación de la superficie de forma eficaz, pero no interrumpen la reactividad vascular ni la desregulación inmunológica en profundidad. La vasoconstricción de la brimonidina produce una mejoría visible y rápida, pero la vasodilatación de rebote puede empeorar el enrojecimiento basal con el tiempo. Muchos pacientes no toleran en absoluto las formulaciones debido a la pérdida de la barrera.
La doxiciclina oral reduce los mediadores inflamatorios y el recuento de lesiones, pero un ensayo controlado aleatorio realizado en Archivos de dermatología confirmó que el beneficio solo se mantiene con el uso continuo: la recurrencia sigue a la interrupción de forma fiable.4 Es una pausa, no una solución.
Las plataformas láser e IPL convencionales se diseñaron para el aclaramiento vascular cosmético, no para la enfermedad inflamatoria de la piel. La IPL conlleva una alta carga térmica epidérmica, por lo que no se tolera bien en la piel con rosácea reactiva y se asocia con el riesgo de HPI en los fototipos IV—VI. Para ver una comparación completa de las diferencias entre la tecnología Aerolase, consulte la descripción general de la tecnología.
La rosácea en la piel de color: una brecha en el diagnóstico y el tratamiento
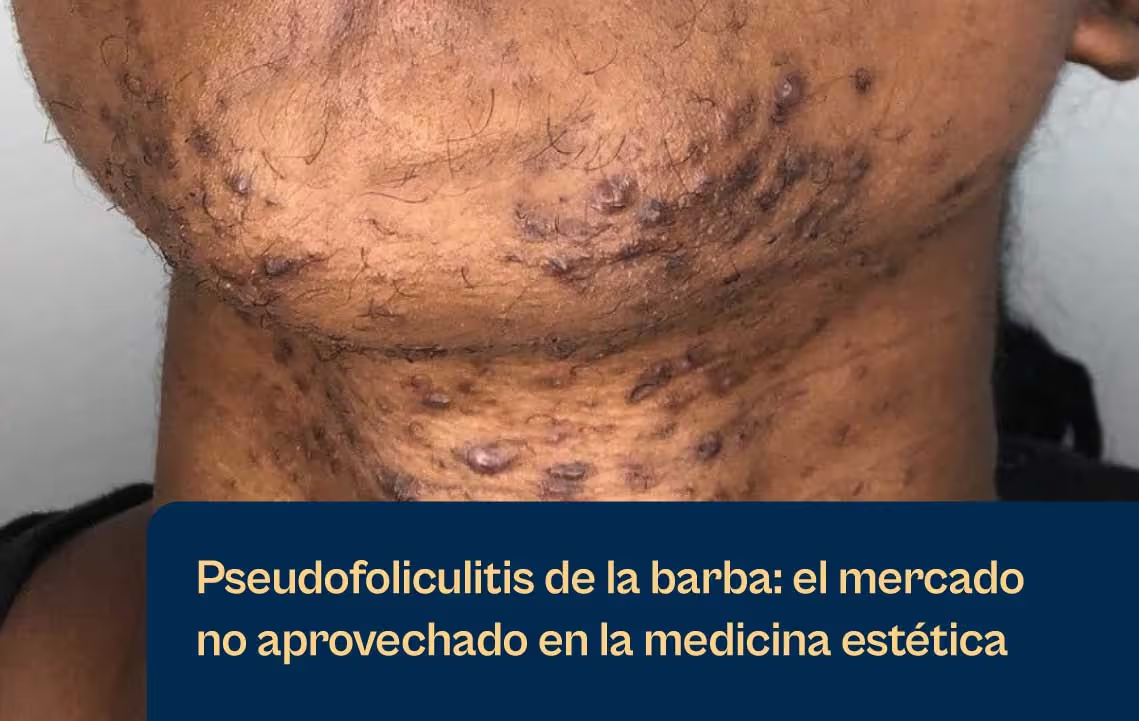
La rosácea en los fototipos IV—VI no es rara, está poco reconocida. Un modelo de diagnóstico basado en el eritema visible en los tipos de piel más clara no detecta habitualmente la enfermedad en los pacientes de color, lo que retrasa el tratamiento hasta que la carga inflamatoria sea significativamente mayor.
Una revisión histórica en la que es coautora la Dra. Valerie Callender confirmó que la rosácea en la piel de color no se notifica debido a los criterios diagnósticos que subestiman los signos clínicos más evidentes en la piel más oscura.5 Las consecuencias son mensurables: retraso en el diagnóstico, tasas más altas de progresión fimatosa y una población de pacientes que llega con una enfermedad más arraigada. La mayoría de las plataformas láser convencionales agravan el problema: el riesgo de contraer la HPI o una contraindicación manifiesta en los tipos de piel más oscura deja a estos pacientes desatendidos tanto a nivel de diagnóstico como de tratamiento.
Aerolase ha publicado datos clínicos que abordan específicamente esta brecha: sobre el eritema y las telangiectasias asociados a la rosácea en la piel de color tratada con el Nd:YAG de 650 microsegundos y 1064 nm.
Lea el estudio de caso, aquí.
El modelo que prioriza la inflamación y cómo lo ejecuta el Neo Elite
El enfoque centrado en la inflamación replantea el objetivo clínico: el objetivo no es calmar la piel, sino restablecer la forma en que responde la piel. Para ello es necesario intervenir a nivel de la cascada, no gestionar su producción visible.
El Aerolase Neo Elite es un láser Nd: YAG de 1064 nm con una duración de pulso patentada de 650 microsegundos. La longitud de onda proporciona una penetración dérmica profunda con una absorción selectiva de la oxihemoglobina. El pulso de menos de un milisegundo calienta los objetivos vasculares e inflamatorios a gran profundidad sin transferir energía térmica a la epidermis, lo que se traduce en una fototermólisis selectiva sin la carga superficial que limita a otras plataformas.
Tres efectos simultáneos:
- Focalización vascular: El colapso de los vasos conduce a una reducción progresiva del eritema, el rubor y la telangiectasia.
- Modulación inflamatoria: El efecto fototérmico sobre los mastocitos y las citocinas reduce la actividad papulopustulosa.
- Soporte de barrera: La reducción del estrés térmico y la estimulación del colágeno mejoran la integridad de la barrera con el tiempo.
Sin refrigeración. Sin adormecer. Sin tiempo de inactividad. A salvo cruzando los fototipos I-VI. La evidencia clínica publicada respalda el tratamiento de las telangiectasias faciales con la plataforma: ver la revisión completa del caso.
Para obtener una descripción clínica completa y de las indicaciones, consulte los tratamientos para la rosácea, el enrojecimiento y la inflamación en Aerolase, aquí.
El protocolo de un vistazo
Serie inicial: De 4 a 6 tratamientos, cada 2 a 3 semanas.
Mantenimiento: cada 3 a 4 meses según la gravedad y los factores desencadenantes.
Parámetros (ETR/PPR): 28 a 36 J/cm², punto de 7 mm, 1 a 2 pasadas completas: ajuste el ajuste de forma conservadora en la primera sesión en pacientes reactivos.
Secuenciación combinada: Neo Elite reduce primero la línea basal inflamatoria: la ivermectina tópica, el ácido azelaico, la reparación de la barrera y la capa de SPF después de establecer la respuesta del láser. Evite los ácidos agresivos, los retinoides o los procedimientos ablativos durante los brotes activos.
El resultado final
La rosácea sigue reapareciendo porque el modelo de tratamiento estándar no se creó para detenerla. La supresión de la visibilidad no modifica la hiperreactividad vascular, la desregulación inmunológica ni la disfunción de la barrera que sustentan la enfermedad. Hasta que el tratamiento no intervenga a ese nivel, la recidiva es el resultado esperado, no una complicación.
El modelo que prioriza la inflamación cambia eso. El mecanismo lo explica. La evidencia clínica lo avala. Los resultados de los pacientes lo confirman.
Para profundizar en el marco clínico, únase a nosotros y a la Dra. Valerie Callender, presidenta de la Sociedad Estadounidense del Acné y la Rosácea, en el seminario web: Más allá de la supresión: repensar la rosácea a través de la inflamación.

Vea el seminario web completo de la Dra. Valerie Callender, aquí.
Citas
- Yamasaki K y col. El aumento de la actividad de la serina proteasa y la catelicidina promueven la inflamación de la piel en la rosácea. Medicina de la naturaleza. 2007.
- Steinhoff M y col. El rubor facial y el componente vascular de la rosácea. JAAD. 2017.
- Two AM y col. Rosácea: parte I: patogénesis y factores de riesgo. JAAD. 2015.
- Del Rosso JQ y col. Dosis subantimicrobiana de doxiciclina para la rosácea. Archivos de Dermatología. 2007.
- Alexis AF, Callender VD y col. Epidemiología global y espectro clínico de la rosácea, destacando el color de la piel. JAAD. 2019.